Neurosciences/La moelle épinière
La moelle épinière se situe dans le prolongement du cerveau, juste derrière la colonne vertébrale. Pour simplifier, on peut voir celle-ci comme un relai entre le cerveau et le reste du corps, une sorte de gros câble qui se charge de transmettre des influx nerveux entre le cerveau et le reste du corps (notamment avec le système nerveux périphérique). Ceci dit, la moelle épinière est un organe relativement complexe, dont la fonction est loin de se limiter à celle d'un simple câble électrique. Ce serait oublier qu'elle prend en charge certains réflexes et peut même gérer de manière autonome certaines activités complexes comme la marche.
La moelle épinière est subdivisée en plusieurs sections anatomiques diverses et variées. Il est d'usage de découper la moelle épinière suivant sa longueur en segments, ainsi que sur sa largeur en couches ou "nerfs". Dans ce qui va suivre, nous allons détailler l'anatomie de la moelle épinière.
L'anatomie sur sa longueur de la moelle épinière
[modifier | modifier le wikicode]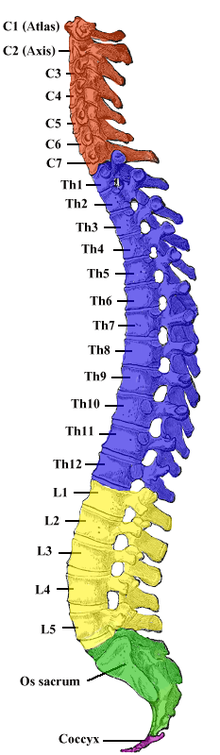
Sur sa longueur, la moelle épinière est divisée en 31 segments médullaires. Chaque segment est situé "sous" une vertèbre de la colonne vertébrale, ce qui permet une correspondance équivoque entre une vertèbre et un segment. Par simplicité, les segments sont numérotés, avec un système de numérotation inspiré de celui des vertèbres.
Pour rappel, les vertèbres sont regroupées en quatre groupes selon leur position dans la colonne vertébrale : les vertèbres cervicales, thoraciques, lombaires et sacrées. Dans chaque groupe, les vertèbres sont numérotées en partant de la vertèbre la plus haute : on parle ainsi de vertèbre L1 (première vertèbre lombaire), C4 (quatrième vertèbre cervicale, et ainsi de suite. Cette numérotation est appliquée directement aux segments de la moelle épinière, par souci de simplicité. Ces segments sont donc regroupés en quatre grandes sections :
- des segments cervicaux, proches de la tête ;
- des segments thoraciques, sous le torse ;
- des segments lombaires, près du bassin ;
- des segments de la moelle sacrée, proche du coccyx.
Chaque segment donne chacun naissance à deux paires de nerfs (donc à quatre nerfs), qui émergent de la moelle épinière. Dans chaque paire, on trouve un nerf moteur et un nerf sensoriel qui portent tous les noms de racines rachidiennes. Ces deux nerfs se rejoignent et fusionnent un seul super nerf, appelé un nerf spinal. Ces nerfs spinaux font chacun synapse avec un ganglion appelé ganglion spinal, d'où sortent des nerfs sensoriels et moteurs. Chaque ganglion spinal contient des neurones sensoriels, les portions sensorielles des nerfs spinaux étant toutes composées d'axones de ces neurones ganglionnaires.

L'anatomie sur sa largeur (coupe-section) de la moelle épinière
[modifier | modifier le wikicode]Si on regarde la moelle épinière en coupe, on peut remarquer qu'elle n'est pas formée d'un seul bloc. L'observation montre que celle-ci est subdivisée en une substance grise en forme de papillon et une substance blanche. La matière grise est composée de neurones, avec quelques cellules gliales par ci par là. À l'opposé, la matière blanche contient des axones, provenant du cerveau ou de la matière grise de la moelle épinière. La gaine de myéline de ces axones est d'ailleurs ce qui donne une couleur blanche à la substance blanche
En clair, les neurones sont séparés des faisceaux d'axones dans la moelle épinière. On verra que c'est le cas dans tout le système nerveux central, le cerveau ne faisant pas exception. Matière blanche et matière grise sont elles-mêmes subdivisées en plusieurs "sections", aux noms compliqués, que nous aborderons dans ce qui suit.

Outre la substance grise et la substance blanche, la moelle épinière est entourée de méninges, des couches de tissu protecteur qui amortissent les chocs et apportent des nutriments à la moelle épinière. Outre les couches externes de méninges, on trouve aussi un tube situé au centre de la moelle épinière, dans lequel s'écoule du liquide céphalo-rachidien : il s'appelle le canal épendymaire. Pour résumer, la moelle épinière est composée d'une substance grise composée de neurones, d'une substance blanche formée d'axones, et de méninges protectrices.
La matière blanche de la moelle épinière
[modifier | modifier le wikicode]Dans la substance blanche, les transferts d'informations dans la moelle épinière peuvent se faire par deux voies. Les voies ascendantes reçoivent les informations en provenance de nerfs périphériques, et les transmettent au cerveau. Ces informations sont essentiellement des informations tactiles, à quelques exceptions près. Les voies descendantes transmettent des ordres aux muscles : elles font ainsi le relai entre le cerveau et les muscles.
On peut classer les voies descendantes en deux types, les premières étant les voies motrices, qui partent du cerveau pour arriver aux motoneurones. L'autre type de voie descendante permet le réglage de la sensibilité des récepteurs sensoriels ou des interneurones de la moelle épinière. En effet, le cerveau peut commander l'activité des interneurones et moduler l'intensité du signal transmis. Cela permet de contrôler la sensation de la douleur : le cerveau peut la diminuer ou l'amplifier suivant les besoins. De même, les motoneurones gamma peuvent régler l'intensité des récepteurs proprioceptifs et amplifier l'action de certaines réflexes. Ces voies descendantes sont appelées des voies de modulation.
La distinction entre voies ascendantes, descendantes et réflexes (on dit aussi d'association) se retrouve dans la matière blanche de la moelle épinière. Pour les voies descendantes, il y a peu à dire, si ce n'est qu'on trouve deux voies principales : une voie pyramidale chargée de la motricité fine, une voie extrapyramidale chargée de tout le reste. La voie pyramidale transmet essentiellement la motricité consciente, là où la voie extra-pyramidale transmet la motricité inconsciente (maintien de l'équilibre, par exemple). Elles se distinguent aussi par leur source, l'endroit où elles prennent naissance : la voie pyramidale nait dans le cortex cérébral, alors que la voie extra-pyramidale nait dans divers noyaux du tronc cérébral.
La voie extra-pyramidale est loin d'être une voie unique : il s'agit en fait de plusieurs faisceaux qui prennent naissance dans des aires cérébrales distinctes. Le premier faisceau, dit rubrospinal, nait dans le noyau rouge. La voie reticulospinale nait dans ce qui est appelé la formation réticulée. La voie vestibulospinal nait dans les noyaux vestibulaires. Enfin, le faisceau olivospinal nait dans les noyaux olivaires.
Pour les voies ascendantes, les choses sont plus compliquées. Comme on peut s'en douter, la moelle épinière n'a aucun rôle dans l'audition, la vue, le goût ou l'odorat, dont les récepteurs sont localisés sur le visage : ces sensations sont transmises par les nerfs crâniens, pas par la moelle épinière. Ainsi, les voies ascendantes de la moelle épinière sont limitées à la transmission du toucher et de sensations similaires : température, douleur, proprioception.
Les sensations de température, douleur et proprioception sont transmises par trois faisceaux séparés dans la moelle épinière : le système des colonnes dorsales, la voie spino-cérébreleuse et le système antéro-latéral.
- Le système des colonnes dorsales transmet les sensations tactiles conscientes, qui regroupent la transmission du toucher et la transmission d'informations proprioceptives conscientes.
- La voie spinocérébreleuse transmet les informations proprioceptives inconscientes, celles qui permettent au cerveau de maintenir la posture et l'équilibre.
- Le système antérolatéral transmet le reste, principalement les sensations douloureuses et la température, mais aussi le toucher grossier. On peut lui-même le subdiviser en deux voies distinctes : une voie antérieure pour le toucher grossier, une voie latérale pour la température et la douleur.
| Nom de la voie | Motrice/sensorielle | Informations transmises |
|---|---|---|
| Pyramidale | Motrice | Motricité fine |
| Extrapyramidale | Motrice | Motricité non-fine |
| Colonnes dorsales | Sensorielle | Toucher fin et proprioception consciente |
| Voie spino-cérébrelleuse | Sensorielle | Proprioception inconsciente (équilibre et maintien de la posture) |
| Système antéro-latéral (voie spino-thalamique) | Sensorielle | Toucher grossier, vibration, douleur, température |

La matière grise de la moelle épinière
[modifier | modifier le wikicode]
La matière grise de la moelle épinière est composée de motoneurones et d'interneurones. Dans les années 1950, le neuroanatoniste Bror Rexed remarqua que la matière grise de la moelle épinière est organisée en une dizaine de couches, qu'il cartographia. Ces couches sont appelées les couches de Rexed, ou encore laminae.
Il remarqua aussi que les couches proches les unes des autres ont une fonction similaire : les voies ascendantes sont localisées dans des couches collées les unes aux autres, de même que les voies motrices. La moelle épinière est globalement subdivisée en une corne dorsale sensorielle, une corne ventrale motrice, avec quelques interneurones entre les deux. On peut ainsi diviser la moelle épinière en quatre portions :
- la corne dorsale, où l'on trouve les interneurones des voies ascendantes ;
- la corne ventrale, où l'on trouve les motoneurones des voies descendantes ;
- une corne intermédiaire pour les voies réflexes ;
- et la substance grise centrale, qui se charge de transmettre les informations au bon hémisphère du cerveau (pour rappel, les sensations du côté gauche sont prises en charge par l’hémisphère droit, et réciproquement).
- Pour ceux qui ont déjà lu ce wikilivre, je peux préciser que cette organisation de la moelle épinière dérive de celle du tube neural lors du développement. Pour rappel, celui-ci se subdivise en une plaque ventrale et une plaque dorsale. La première ne contient que des motoneurones et est donc une structure purement motrice, alors que la seconde est une structure purement sensorielle. On retrouve la même chose dans la moelle épinière
Les différentes couches de Rexed ont toutes des fonctions différentes et sont peuplées par des populations de neurones assez distinctes. Par exemple, la corne ventrale est riche en noyaux moteurs, des noyaux riches en motoneurones, qui jouent un grand rôle dans la transmission et le contrôle de la motricité.
Mais la corne dorsale et la corne intermédiaires possèdent elles aussi quelques noyaux sensoriels ou des noyaux d'interneurones. Les deux noyaux de la corne antérieure sont : le noyau proprius et la substance gélatineuse de Rolando. Ces deux noyaux sont impliqués dans la transmission des sensations thermiques et douloureuses, et sont en lien avec la voie spino-thalamique. Dans la corne intermédiaire, les couches servent surtout à transmettre les arcs réflexe, bien que certaines couches peuvent avoir un rôle de transmission cerveau->corps. Tel est le cas du noyau Intermédiolatéral, présent uniquement dans les segments T1 et L2, qui appartient au système sympathique.
Les maladies et syndromes médullaires
[modifier | modifier le wikicode]La moelle épinière peut être atteinte par divers traumatismes, tumeurs, ou infections, qui entrainent des troubles de la sensation ou la motricité. Mais l'origine des troubles de la moelle épinière n'implique pas les symptômes qui vont s'exprimer chez le patient. En réalité, c'est la position de la lésion sur la longueur de la moelle épinière, ainsi que les zones touchées qui vont entrainer l’apparition de symptômes caractéristiques. Les médecins ont donc identifié divers syndromes médullaires (pour rappel, un syndrome est un ensemble de symptômes cooccurrents). D'après la présence d'un syndrome médullaire, les médecins vont pouvoir localiser la lésion sur la moelle épinière, l'identification de la cause de cette lésion venant après. Voyons ceux-ci dans le détail.
Les syndromes médullaires
[modifier | modifier le wikicode]Généralement, ces maladies ou traumatisme vont sectionner une partie ou la totalité de la moelle épinière, entrainant des troubles des sensations ou paralysies, localisées dans le tronc ou le bas du corps. Quand la moelle épinière se casse ou est coupée, les symptômes divergent selon la localisation de la lésion et selon les voies descendantes/ascendantes touchées. On distingue ainsi, divers syndromes médullaires (médullaire = de la moelle), selon que la totalité ou une partie de la moelle soit sectionnée.
Les lésions totales et paralysies médullaires
[modifier | modifier le wikicode]La section totale de la moelle entraine une paralysie des membres situés sous la lésion, une conservation de certains réflexes, des troubles des sphincters et une anesthésie du corps sous la lésion.
Le symptôme moteur principal est la paralysie. Suivant la localisation de la lésion, une plus grande partie du corps sera paralysée.
- Si la lésion a lieu dans la moelle lombaire, le bas du corps est paralysé, mais pas le haut : on parle alors de paraplégie. Les bas peuvent bouger, mais pas les jambes.
- Si la lésion est plus haute, localisée dans les cervicales, l'ensemble du corps localisé sous le cou est paralysé, seul le visage gardant sa motricité : on parle alors de tétraplégie. Vu que les quatre membres sont paralysés, on lui donne aussi le nom de quadriplégie .
- Si la lésion a lieu dans la région sacrée de la moelle épinière, un syndrome du cône médullaire s'exprime (syndrome conus medullaris). Dans celui-ci, les troubles se limitent à des troubles du muscle de la cuisse, une incontinence, une impuissance sexuelle, des problèmes de défécation et une perte de sensibilité dans les zones génitale et rectale.
- Si la lésion a lieu légèrement plus haut, on parle de syndrome du cône sacré (syndrome cauda equina). Outre les symptômes d'un syndrome du cône médullaire, on peut aussi observer une paralysie des muscles du bas des jambes.
Vu que la moelle épinière sous la lésion n'est pas dysfonctionnelle, elle prend encore en charge les réflexes indépendants du cerveau. Les réflexes dits spinaux, qui passent uniquement par la moelle épinière, sont donc conservés. Et cela a quelques conséquences sur la nature de la paralysie. Si paralysie il y a, celle-ci est dite spastique : les muscles sont durs, contractés en permanence. Cette paralysie spastique, caractéristique d'une atteinte de la moelle épinière ou des motoneurones, est à opposer à la paralysie flasque, où les muscles sont décontractés et... flasques.
La raison à cela est que les réflexes qui commandent le tonus musculaire sont conservés, mais ne sont plus contrôlés par le cerveau. La moelle épinière s'occupe d'un réflexe qui vise à garder le tonus musculaire constant. Un muscle qu'on étire de force va automatiquement se contracter, sans compter que cela entraine aussi un étirement du muscle "opposé". Et c'est l'inverse quand on tente de contracter un muscle de force. Pour résumer, les muscles disposent de réflexes dits myotatiques, qui contrecarrent les étirements/contractions forcées. En temps normal, le cerveau régule la contraction du muscle, de qui fait que ce réflexe passe au second plan. Mais si le cerveau ne commande plus les muscles, seul le réflexe précédent joue sur le tonus musculaire. Les muscles sont donc dans un état de contraction permanent, et résistent quand on tente de les étirer ou de les contracter.
À la paralysie s'ajoutent des troubles des sensations, les parties paralysées ne ressentant plus le toucher ou la douleur. Tout le corps qui est situé sous la lésion devient totalement insensible, avec une perte totale de sensations tactiles.
Enfin, on trouve aussi des troubles de la vessie et du rectum, caractérisés par une incontinence ou au contraire par une rétention. La raison en est que les sphincters ne sont plus commandés par le cerveau, la moelle épinière étant déconnectée. Le patient a aussi des troubles de l'érection et de l'éjaculation, pour la même raison. Suivant l'endroit où la moelle épinière est lésée, les troubles peuvent varier : les lésions de la portion sacrée et celles situées plus haut ne donnent pas les mêmes syndromes.
Si la moelle épinière est cassée au-dessus de sa portion sacrée, les réflexes liés à la vessie qui passent par la moelle épinière sont conservés, alors que la commande du cerveau n'arrive plus à la vessie. Le résultat est que la vessie se vide d'elle-même quand elle est assez remplie, elle se vide automatiquement par réflexe au-delà d'un certain volume. Ce symptôme s'appelle la vessie spastique neurogène. L'érection et l'éjaculation sont toujours possibles et on n'observe pas de troubles sexuels massifs.
Si la moelle sacrée est lésée, ou que les ganglions/plexus nerveux le sont, la vessie est complétement flasque, atone, paralysée. On a alors une rétention urinaire, la vessie ne pouvant plus se contracter pour expulser son contenu. La vessie ne se vide que quand elle est remplie et que la pression sur le sphincter urinaire est trop forte, ce qui donne une rétention urinaire par débordement. De plus, les patients n'ont plus envie d'aller au petit coin quand leur vessie est pleine. La raison est que les voies ascendantes vers le cerveau sont coupées, ce qui fait que les patients ne ressentent plus leur vessie, ils ne peuvent pas savoir si leur vessie est remplie ou non. L'érection est perturbée et les patients sont atteints d'impuissance sexuelle. L'éjaculation est aussi perturbée, elle disparait complètement chez la quasi-totalité des patients.
Les lésions partielles et syndromes médullaires incomplets
[modifier | modifier le wikicode]
Si seule une partie de la moelle épinière est touchée, le patient peut garder soit ses sensations tactiles, soit sa motricité. Cliniquement, tout dépend des voies ascendantes et descendantes qui sont touchées. Cliniquement, trois voies sont importantes : le système pyramidal pour la motricité et les réflexes, le système spino-thalamique latéral pour les sensations thermoalgiques (douleur et sensations de chaud/froid), et le système des colonnes dorsales pour le toucher et la proprioception.
L'atteinte d'un seul système se traduit par le déficit correspondant : une section des voies pyramidales se traduit par une paralysie, une section des colonnes dorsales se traduit par des déficits tactiles et proprioceptifs, et une section du système latéral se traduit par une perte des sensations de chaleur, de froid et de douleur.
Cependant, il est rare que seule une voie soit touchée, encore que cela arrive dans certaines maladies génétiques. Dans le détail, tout dépend de la portion de la moelle épinière qui est lésée, comme indiqué dans le schéma de droite. Celui-ci montre le système des colonnes dorsales, le système pyramidal (en haut) et le système latéral (le petit truc en bas). Les neurologues font classiquement la différence entre syndrome central, de Brown-séquard, et des cornes antérieures, auxquels il faut ajouter d'autres syndromes plus rares.
- Le syndrome central nait d'une section du centre de la moelle épinière, qui touche les colonnes dorsales ainsi que les voies pyramidales et le faisceau latéral. Il se traduit par une paralysie partielle de type spastique, une possible perte de réflexes, des déficits dans le ressenti du toucher, de la douleur, de la température, et d'autres déficits tactiles.
- Le syndrome de Brown-séquard naît d'une section de la moitié gauche ou droite de la moelle épinière. Les conséquences de cette lésion sont différentes du côté de la lésion (ipsilatéral) et de l'autre côté (controlatéral). Du côté de la lésion, on observe une paralysie flasque totale ou partielle, une perte des sensations tactiles et de la proprioception et une diminution/abolition de la transpiration. De l'autre côté, on voit une diminution des sensations thermoalgiques (douleur et sensations de chaud/froid).
- Le syndrome antérieur provient d'une lésion des cornes antérieures, le plus souvent causé par un infarctus dans une artère qui perfuse les 2/3 de la moelle épinière (l'artère spinale antérieure). Avec ce syndrome, la lésion n'épargne que les colonnes dorsales, mais pas le système spino-thalmaique et les faisceaux pyramidaux. Il se traduit par une perte de la motricité et des sensations thermoalgiques du côté de la lésion, le toucher et la proprioception étant conservés.
- Le syndrome postérieur est causé par une section/lésion des colonnes dorsales. Il est souvent le résultat d'une ischémie dans l'artère spinale postérieure, qui irrigue les colonnes dorsales, mais peut aussi provenir d'une infection ou d'une carence extrême en vitamines. Avec lui, les sensations de toucher et la proprioception sont altérés, mais les sensations thermoalgiques et la motricité sont intactes.
| Syndrome | Paralysie et perte des réflexes médullaires | Perte du toucher et de la proprioception | Perte des sensations douloureuses et des sensations de chaud/froid |
|---|---|---|---|
| Syndrome central | Oui, des deux côtés. | Oui, des deux côtés. | Oui, des deux côtés. |
| Syndrome de Brown-séquard | Oui, du côté de la lésion | Oui, du côté de la lésion | Oui, de l'autre côté de la lésion |
| Syndrome des cornes antérieures | Oui | Non | Oui |
| Syndrome des cornes postérieures | Non | Oui | Non |
Les maladies médullaires (de la moelle épinière)
[modifier | modifier le wikicode]Ces syndromes ont, comme on peut s'en douter, pour cause une maladie quelconque. Certaines maladies du système nerveux sont sélectives, dans le sens où elles ne touchent que la moelle épinière, mais il n'est pas impossible que la moelle épinière soit atteinte par une maladie générale. Par exemple, la sclérose en plaque peut parfaitement atteindre les axones de la moelle épinière, tout autant que ceux du cerveau. Les maladies qui touchent "exclusivement" la moelle épinière ne sont pas si nombreuses (encore que...), mais peuvent avoir des origines très diverses : infections, tumeurs, et j'en passe. Dans ce qui suit, nous ne parlerons pas des troubles liés à l'alimentation sanguine de la moelle épinière, tels les AVC dans la moelle épinière : nous laissons cela au chapitre sur la vascularisation du système nerveux.
Les infarctus médullaires sont des infarctus qui ont lieu dans les artères qui irriguent la moelle épinière. La moelle épinière est alimentée en sang par deux artères : l'artère spinale antérieure et l'artère spinale postérieure, qui sortent toutes deux des artères vertébrales/cérébelleuses situées dans la tête. Toute ischémie dans ces artères entraîne des syndromes médullaires distincts, les deux artères n'alimentant pas les mêmes portions de la moelle épinière : colonnes dorsales pour l'artère postérieure, le reste de la moelle épinière pour l'autre. Une ischémie de l'artère spinale antérieure cause un syndrome des cornes antérieures alors qu'une ischémie de l'artère spinale postérieure cause un syndrome des cornes postérieures.
Les tumeurs, les abcès médullaires ainsi que les hémorragies médullaires, entraînent une compression de la moelle épinière. Dans le cas des tumeurs, cela se traduit par une apparition relativement lente des symptômes au fur et à mesure que la tumeur grossit. Les tumeurs peuvent se classe en deux types, selon qu'elles soient localisées dans la moelle épinière ou dans les méninges alentours : on parle respectivement de tumeur extramédullaire (hors de la moelle) et intramédullaire (dans la moelle). Les hématomes sont d'apparition plus rapide, vu que l'hématome met souvent quelques heures ou quelques jours pour grossir au point de faire dysfonctionner la moelle épinière. Généralement l'hématome a lieu dans les méninges qui entourent la moelle épinière. Plus rarement, la compression de la moelle épinière peut provenir de problèmes assez rares liés aux cervicales, et plus précisément l'arthrite du cou : on parle alors de Spondylose cervicale.
Les infections et inflammations de la moelle épinière sont regroupées dans un ensemble hétérogène de maladies, qui portent de nom de myélites. Elles se traduisent par des déficits neurologiques aigus, suggérant une atteinte de la moelle pinière. Ces déficits sont accompagnés de symptômes d’inflammation ou d'infection : fièvre, douleurs dans le dos, etc. La plupart sont causées par des virus, comme celui de la varicelle, de l'herpès, de la leptospirose, etc. Le cas le plus connu, mais aussi de plus en plus rare, est celui d'une infection par la poliomyélite. La maladie se déclare par un prodrome, dans lequel les manifestations neurologiques sont absentes et où un simple syndrome grippal se fait jour, potentiellement accompagné de signes méningés. Ce prodrome est ensuite suivi par l'apparition d'une paralysie aiguë. Le système immunitaire, aidé par une aide médicale, peut finir par surmonter la maladie jusqu'à la guérison, qui est souvent partielle, laissant quelques signes résiduels regroupés sous le nom de syndrome post-polio.
