Neurosciences/La motricité oculaire

Les chapitres précédents se concentraient sur la motricité de manière générale, ce qui fait qu'il peut sembler étrange de parler spécifiquement de la motricité des yeux. Nous ne reviendrons pas sur les réflexes d’accommodation et de dilation de la pupille, qui ont été vus dans le chapitre sur la vision. Nous nous bornerons à rappeler que ces réflexes sont pris en charge par les noyaux d'Edinger-Westphal (dilatation de la pupille) et le prétectum (accommodation). Dans ce qui va suivre, nous allons étudier les mouvements des yeux dans leur orbite. Classiquement, les chercheurs font la différence entre deux grands types principaux de mouvements oculaires : les saccades et les mouvements de poursuite. Les mouvements de poursuite permettent de garder la direction du regard centrée sur un objet. Par contre, les saccades sont des déplacements rapides des yeux, qui servent à changer rapidement la direction du regard d'un objet vers un autre.

Les saccades permettent de balayer rapidement le champ visuel, pour se faire une idée générale du contenu d'une image. L'existence des saccades est lié au fait que seule la fovéa a une vision assez précise pour voir les détails d'une scène. Le seul moyen de voir le contenu d'une scène est donc de la balayer avec les yeux, histoire que la fovéa ait accès à un maximum du champ visuel. Un bon exemple est le cas de la lecture, où les saccades oculaires permettent de fixer les yeux sur les mots à lire. Vu le faible champ visuel capté par la fovéa, seule une partie des mots est vue en une seule fois. Pour balayer une ligne de texte, les yeux doivent balayer toute la ligne en passant d'un mot ou morceau de texte à un autre.
La commande des mouvements oculaires
[modifier | modifier le wikicode]Le déplacement des yeux est pris en charge par tout un ensemble d'aires cérébrales spécialisées. Le fait est que les mouvements des yeux sont contrôlés non seulement par les aires cérébrales vues précédemment, mais aussi par tout un ensemble de noyaux localisés dans le tronc cérébral. La motricité oculaire est commandée par des nerfs crâniens spécialisés, eux-même commandés par des noyaux dédiés et une portion bien délimitée du cortex frontal.
Les muscles extra-oculaires
[modifier | modifier le wikicode]Les mouvements des yeux dans les orbites sont possibles grâce à l'existence des muscles extra-oculaires. Ceux-ci sont directement arrimés sur les yeux, ainsi qu’au fond de l'orbite oculaire. On pourrait croire que quatre muscles suffisent pour déplacer les yeux : deux pour les mouvements haut/bas et deux autres pour les mouvements droite/gauche. Mais dans les faits, six muscles différents font bouger les yeux : deux pour les mouvements gauche-droite et quatre autres pour les mouvements verticaux et obliques. Les mouvements droite/gauche sont le fait des muscles droit médian et latéral alors que les mouvements haut/bas sont le fait des quatre autres muscles. Précisément, ils sont le fait des muscles droits inférieur et supérieur, auxquels il faut ajouter les muscles obliques. Pour résumer, les muscles extra-oculaires sont au nombre de six et portent les noms de muscle droit supérieur, muscle droit inférieur, muscle droit médian, muscle droit latéral, muscle oblique supérieur et muscle oblique inférieur.

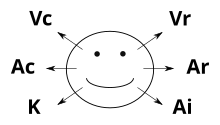
Ces muscles permettent de faire six types de mouvements élémentaires, chaque mouvement des yeux étant une combinaison de ces six mouvements élémentaires. La contraction du muscle latéral fait bouger l’œil vers la droite, tandis que la contraction du muscle médian le fait bouger vers la gauche. La contraction des muscles droits inférieur et supérieur va faire bouger l’œil dans un mouvement oblique vers la droite, mouvement oblique dirigé soit vers le haut, soit vers le bas. Les muscles grand et petit oblique font la même chose, si ce n'est que le mouvement oblique est dirigé vers la gauche. En contrôlant la force de contraction de chaque muscle, le cerveau peut faire bouger l’œil où il souhaite.
Aux muscles précédents, il faut ajouter les muscles des paupières. Ceux-ci sont au nombre de trois : le muscle orbiculaire ferme les paupières tandis que le muscle releveur de la paupière supérieure et le muscle de Müller l'ouvrent.
Les nerfs oculomoteurs et leurs noyaux
[modifier | modifier le wikicode]
La contraction/décontraction des muscles précédents est commandée par l'intermédiaire de trois nerfs crâniens : les nerfs trochléaire, oculomoteur commun et oculomoteur externe. Les noyaux de ces trois nerfs se situent dans le tronc cérébral. Ces nerfs crâniens portent les numéro 3, 4 et 6. L'innervation de chaque muscle provient de ces trois nerfs, avec des différences selon les muscles. Le schéma de droite indique quel nerf innerve tel ou tel muscle.
| Nerfs oculomoteurs |
|---|
| Nerf oculomoteur commun (III) |
| Nerf trochléaire ou pathétique (IV) |
| Nerf oculomoteur externe ou abducens (VI) |
Les noyaux du nerf crânien oculomoteur commun (III) sont au nombre de trois, les noyaux d'Edinger-Westphal en étant un. Ces trois noyaux émettent chacun des faisceaux qui se regroupent pour former le troisième nerf crânien oculomoteur commun. Il innerve tous les muscles extra-oculaires, à l'exception du muscle supérieur oblique et du muscle latéral. Il innerve aussi le muscle releveur des paupières supérieures et les muscles de la pupille (via les noyaux d'Edinger-Westphal).
Les noyaux oculomoteurs du tronc cérébral
[modifier | modifier le wikicode]La direction des saccades est commandée par deux noyaux moteurs, qui agissent directement sur les noyaux des nerfs crâniens oculomoteurs. Ces deux structures sont appelées respectivement la formation réticulée pontique paramédiane, et le noyau interstitiel rostral. Le premier gère les mouvements horizontaux des saccades, alors que le second commande les mouvements verticaux. Ces deux structures sont innervées directement par le cortex oculomoteur et par les colliculus supérieurs.
Il faut aussi citer quelques réflexes pris en charge par des noyaux du tronc cérébral. Certains ont déjà été vus dans les chapitres précédents, comme les réflexes oculomoteurs liés à l'équilibre. Souvenez-vous que dans le chapitre sur l'équilibrioception, nous avons dit que les mouvements de la tête entrainent des mouvements réflexes des yeux, afin de conserver la direction du regard. Ainsi, si vous vous tournez ou bougez la tête alors que vous regardez une cible immobile, votre regard pointera toujours vers la même cible à tout moment. C'est un réflexe appelé réflexe vestibulo-oculaire. Ce circuit réflexe commence dans les noyaux vestibulaires, qui innervent les noyaux des nerfs crâniens (du troisième nerf crânien, pour être précis). Il faut aussi citer le rôle important du cervelet dans le contrôle des mouvements oculaires. Celui-ci modulant l'ensemble des mouvements, il ne faut pas s'étonner que les mouvements des yeux ne fassent pas exception.
Les aires de commande oculomotrices
[modifier | modifier le wikicode]Dans le cerveau, diverses aires cérébrales collaborent pour commander les mouvements des yeux. Les noyaux des nerfs crâniens sont les aires finales, celles qui commandent directement les mouvements des yeux. Mais ils collaborent avec d'autres formations, dont la formation réticulée et le cortex frontal. Dans les grandes lignes, deux aires cérébrales initient en commandent les saccades oculaires : le colliculus supérieur et le cortex frontal. Ces deux structures innervent le noyau interstitiel rostral et la formation réticulée pontique médiane. Ces deux structures sont redondantes : le colliculus supérieur joue le même rôle que les aires corticales chargées des saccades. La raison est que le colliculus est évolutivement plus ancien, les aires corticales oculomotrices étant plus présentes uniquement chez les mammifères. Chez les vertébrés "inférieurs", le colliculus est seul en charge des saccades oculaires. Par la suite, les mammifères ont vu croître le cortex moteur, qui a pris en charge les saccades oculaires. On peut voir la relation entre colliculus supérieur et aires oculomotrices corticales comme un équivalent de la relation noyau rouge - cortex moteur, mais pour la vision.
Le colliculus supérieur
[modifier | modifier le wikicode]
Au niveau du tronc cérébral, les saccades oculaires sont prises en charge par le colliculus supérieur. Le colliculus supérieur est un noyau assez particulier, vu qu'il est organisé en plusieurs couches de neurones. Le nombre de couches dépend de l'animal considéré et il est de 7 couches chez l'humain. Le colliculus supérieur traite les informations visuelles, essentiellement pour détecter les mouvements et analyser les potentiels points d'intérêt. Ce double rôle visuel et moteur se voit dans son organisation en couches. Les couches du colliculus supérieur sont regroupées en deux sections, selon leur fonction : les couches visuelles (stratum opticum) et les couches motrices. Les couches les plus en surface sont les couches optiques, qui sont innervées par le nerf optique et effectuent des traitements visuels. Les autres couches sont celles qui nous intéressent dans ce qui suit, car elles commandent le mouvement des yeux et de la tête pour orienter le regard. Elles sont certes innervées par les couches visuelles, mais aussi par des afférences frontales.

Les aires oculomotrices corticales
[modifier | modifier le wikicode]Le cortex contient plusieurs aires spécialisées dans le mouvement des yeux, l'initiation des mouvements oculaires et leur commande. La principale est l'aire oculomotrice frontale, aussi appelée frontal eye field, secondée par l'aire oculomotrice supplémentaire, sans compter diverses portions du cortex pariétal : l'aire intrapariétale latérale et le sillon intrapariétal. Ces aires ont des rôles distincts : certaines gèrent les mouvements soudains des yeux, appelés saccades, tandis que d'autres commandent les mouvements de poursuite, qui ciblent un objet en mouvement. Toutes ces aires communiquent naturellement avec les aires du cortex visuel, afin de contrôler correctement les mouvements des yeux. L'aire oculomotrice frontale et le sillon intrapariétal sont en charge des saccades, les autres aires gérant les mouvements de poursuite.
L'aire oculomotrice frontale est celle qui a été découverte la plus précocement par les savants. Dès 1875, David Ferrier avait remarqué que l'activation de cette aire se traduisait par des mouvements des yeux et de la tête. Certains de ses confrères avaient aussi remarqué que la lésion de cette aire se traduisant par des déficits oculomoteurs assez francs. Mais ces études montraient aussi des résultats assez difficiles à interpréter, y compris à l'heure actuelle. En premier lieu, la lésion entrainait aussi de profonds déficits cognitifs et intellectuels. Une interprétation encore considérée comme valable, est que ces déficits sont des déficits attentionnels. Cela expliquerait le rôle de cette aire, qui serait non pas de commander les mouvements des yeux, mais de fixer l'attention sur un point précis du champ visuel. Ensuite, les déficits consécutifs à la lésion sont parfois temporaires et régressent souvent, ce qui se marie assez mal avec le fait que cette aire prendrait spécifiquement en charge le mouvement des yeux. On explique cela par la redondance du colliculus supérieur, qui prendrait en charge les saccades quand le cortex frontal est lésé. D'ailleurs, il semblerait que les saccades ne disparaissent définitivement que quand le colliculus supérieur et l'aire frontal oculomotrice sont toutes deux lésées.
Les symptômes oculomoteurs
[modifier | modifier le wikicode]Toute atteinte des muscles extra-oculaires ou des centres de commande centraux entraine des déficits plus ou moins élaborés. Dans leur cas le plus simple, cela perturbe l’accommodation du regard et le patient voit alors double, flou ou trouble. Dans d'autres cas, on observe une disparition des saccades oculaires, ou au contraire l'apparition de saccades "en trop". Enfin, certains troubles neurologiques touchent les muscles des paupières, ce qui entraine une chute des paupières, voire leur paralysie. Cette section vise à présenter les troubles de la motricité oculaire qui sont les plus courants, à savoir : la diplopie, la ptosis, le nystagmus (saccades pathologiques), l'ataxie optique (disparition des saccades) et l’ophtalmoplégie (paralysie oculaire).
Le ptosis
[modifier | modifier le wikicode]
Le ptosis est une chute des paupières supérieures, causée par un déficit dans les muscles des paupières, dans le nerf oculomoteur 3 ou le noyau oculomoteur 3. Il peut être d'origine congénital ou acquis, de nombreuses maladies pouvant causer un ptosis. Par exemple, la myasthénie peut entrainer un ptosis assez marqué, de même qu'un syndrome de Horner. Un ptosis peut toucher une seule paupière ou les deux, ce qui permet de distinguer les ptosis unilatéraux (une seule paupière) des ptosis bilatéraux (les deux paupières touchées). En général, les ptosis sont unilatéraux, les bilatéraux étant plus rares. Les ptosis bilatéraux sont souvent causés par des troubles métaboliques, des intoxications ou la prise de médicaments paralysants, mais quelques cas sont causés par des AVC ou des lésions bilatérales. Dans les grandes lignes, on peut distinguer plusieurs types de ptosis, mais ceux qui nous intéressent sont les suivants :
- Les ptosis myogènes, causés par une atteinte du muscle ou de la jonction neuromusculaire. Les cas de ptosis causés par une myasthénie sont de ce type.
- Les ptosis neurogène, causés par une interruption de l'innervation des muscles de la paupières. Dans ce cas, le nerf oculomoteur 3 ou son noyau crânien associé est lésé et ne commandent plus les muscles des paupières, soit plus du tout, soit seulement partiellement.
La diplopie
[modifier | modifier le wikicode]La diplopie est le fait de voir double, de voir un objet uniques en deux exemplaires dont au moins un est partiellement "transparent". Pour vous en donner une idée, c'est le même effet visuel que l'on voit quand on louche volontairement ou quand on approche un objet trop près (au point de le coller sur le nez). Toute diplopie n'est pas forcément pathologique, comme en témoigne le simple fait que loucher ou regarder quelque chose de trop près suffit pour le voir double. Mais en-dehors de ces cas normaux, la diplopie a une origine pathologique, d'origine ophtalmique ou neurologique. Il arrive que l'on voit double même en fermant un œil, la vision double provenant alors d'un seul œil. Mais ces cas sont assez rares et sont causés par des défauts dans l’œil (des troubles de la réfraction, par exemple). Dans les autres cas, la diplopie est causée par un défaut de fixation du regard, les deux yeux ne fixant pas le même point dans le champ de vision. Les deux yeux ne convergent pas sur le même point et la vision binoculaire est perturbée, d'où une vision double. Ce sont ces cas de diplopie binoculaire qui sont causés par des troubles de la motricité oculaire : toute diplopie binoculaire est causée soit par une atteinte des muscles oculaires, soit par une atteinte des nerfs oculomoteurs.
Toute atteinte des nerfs oculomoteurs 3 et 4 peut entraîner une diplopie, de même qu'une atteinte du nerf 6, peu importe sa cause. On peut d'ailleurs distinguer le nerf touché selon que la diplopie est verticale ou horizontale. Une atteinte du nerf 3 cause une diplopie verticale, c'est à dire que les deux exemplaires d'un objet sont à la verticale l'un de l'autre. Pour une atteinte du 4, la diplopie est horizontale, c'est à dire que les deux exemplaires vus d'un même objet sont l'un à côté de l'autre, à l’horizontale. Plus rarement, la diplopie est oblique, dans le sens où les deux exemplaires sont approximativement penchés à 30/45°, ce qui est signe d’une atteinte du nerf oculomoteur 6 (le nerf trochléaire qui innerve le grand oblique).
Le nystagmus
[modifier | modifier le wikicode]
Le plus commun de ces troubles est le nystagmus, un symptôme qui consiste en une oscillation de la direction du regard. Celui-ci se manifeste par un déplacement lent de l’œil dans une direction précise, suivi par une saccade oculaire qui ramène l’œil dans la direction opposée. Ce mouvement donne l'impression que la direction du regard dérive, avant que la saccade remette l’œil dans sa position initiale, corrige la dérive oculaire.
Un nystagmus peut être totalement normal : toute personne qui regarde une scène défiler montrera un nystagmus. Par exemple, toute personne qui regarde le paysage défiler par la fenêtre d'un train en marche montrera un nystagmus. Dans le même genre, les personnes endormies ont des nystagmus lors de leur sommeil paradoxal. Ce genre de nystagmus totalement normal, appelé nystagmus optocinétique, est à opposer aux nystagmus pathologiques qui apparaissent suite à dysfonctionnement ou une lésion du système nerveux. Le nystagmus pathologique peut être causé par toute lésion du système qui gère la motricité oculaire, que ce soit les aires corticales, le cervelet, les noyaux du tronc cérébral ou les nerfs crâniens. Plus rarement, les muscles extra-oculaires peuvent aussi dysfonctionner. Il se peut aussi que l'atteinte soit localisée assez loin des noyaux ou aires corticales de la motricité oculaire : une tumeur ou hémorragie peut parfaitement compresser le cerveau et faire dysfonctionner celles-ci.
L'ataxie optique
[modifier | modifier le wikicode]L'apraxie optique est une disparition partielle et/ou totale des saccades oculaires. Elle entraîne une grande difficulté/incapacité à fixer le regard sur une cible, si celle-ci est dans le champ visuel périphérique. Le patient ne peut plus déplacer son regard vers une cible, il ne peut plus saisir du regard une cible dans son champ de vision. Le patient a beaucoup de mal à déplacer son regard vers une cible, son regard reste fixé assez longtemps sur l'objet qu'il est en train de regarder. Ce symptôme est parfois appelé "paralysie psychique du regard", parce que le patient donne l'impression que son regard est comme paralysé, mais c'est un abus de langage (les muscles oculaires ne sont pas paralysés).
L'ophtalmoplégie
[modifier | modifier le wikicode]
L'ophtalmoplégie est une paralysie des muscles oculaires, qui supprime certains mouvements oculaires. La paralysie peut toucher un seul œil ou les deux, ce qui permet de distinguer les ophtalmoplégie unilatérales et bilatérales. Suivant les muscles , nerf ou noyaux crâniens touchés, les conséquences sont très différentes : dans certains cas, les yeux restent complètement paralysés (cas d'une lésion du nerf/noyau oculomoteur 3), dans d'autres ils peuvent encore se mouvoir mais certaines directions ne sont plus permises.
Pour simplifier, on peut distinguer trois types d'ophtalmoplégie, appelées ophtalmoplégie verticale, ophtalmoplégie horizontale et ophtalmoplégie oblique. L'adjectif indique quel est le type de mouvements oculaires qui ne sont plus possibles. Dans l'ophtalmoplégie verticale, l’œil ne peut plus bouger de haut en bas, que ce soit vers le haut ou vers le bas. Les mouvements horizontaux peuvent être conservés, mais pas toujours. Dans l'ophtalmoplégie horizontale, l’œil ne peut plus bouger de droite à gauche. Il peut parfois bouger verticalement, mais pas toujours. Enfin, dans l'ophtalmoplégie oblique, les mouvements obliques ne sont plus possibles.
Chaque type d'ophtalmoplégie est liée à une lésion d'un nerf oculomoteur précis, ou d'un noyau de nerf crânien spécifique, comme on le verra plus bas. Pour faire simple, les ophtalmoplégies verticales sont causées par les lésions du nerf oculomoteur 3 ou du noyau associé. Les ophtalmoplégies horizontales sont, quant à elles, causées par une lésion du nerf oculomoteur 4 ou du noyau associé. Les ophtalmoplégie obliques peuvent être causées par toute lésion d'un nerf oculomoteur, qu'il s'agisse du 3, du 4 ou du 6, mais les ophtalmoplégie obliques isolées sont le fait d'une lésion du nerf/noyau 6.
Les syndromes oculomoteurs
[modifier | modifier le wikicode]Toute lésion des nerfs oculomoteurs a des conséquences sur la motricité oculaire, qui peut aller de très légère à une paralysie totale des yeux. Suivant le nerf touché, les conséquences ne sont cependant pas les mêmes. Les lésions du nerf 3 sont celles qui ont les conséquences les plus marquées. Il faut dire que c'est le nerf qui innerve le plus de muscles. Les autres nerfs n'innervant qu'un faible nombre de muscles extra-oculaires, leur lésion donne des déficits moins marqués, les yeux pouvant encore bouger presque convenablement. Les lésions des autres nerfs oculomoteur entraînent une diplopie horizontale/oblique et des troubles de certains mouvements oculaires vers le bas, la gauche ou la droite. Mais ces troubles sont peu marqués et vont rarement jusqu’à la paralysie oculaire, contrairement à ce qu'on peut parfois observer dans une lésion du 3. Dans cette section nous allons détailler les syndromes causés par une atteinte des nerfs oculomoteurs.
Les lésions des nerfs oculomoteurs
[modifier | modifier le wikicode]
Une atteinte du nerf oculomoteur 3 se traduit par :
- une chute de la paupière (un ptosis) ;
- une difficulté/incapacité à déplacer les yeux, que ce soit en haut et en bas, ou de gauche à droite, voire en oblique ;
- et une dilatation de la pupille permanente (mydriase).
| Nerf oculomoteur 3 |
|
|---|---|
| Nerf oculomoteur 4 |
|
| Nerf oculomoteur 6 |
|
Le syndrome de Duane
[modifier | modifier le wikicode]
Le syndrome de Duane est un syndrome congénital caractérisé par une ophtalmoplégie horizontale sans ptosis. L’œil est bloqué dans une position précise, souvent dans un coin de l’œil (autrement dit, le patient est atteint de strabisme). Il est unilatéral, sauf dans quelques rares cas où il est bilatéral. Parfois on peut observe une optalmoplégie verticale ou oblique, ce qui permet de distinguer plusieurs sous-types de syndrome de Duane. Ce syndrome résulte d'une anomalie dans le développement du noyau ou du nerf oculomoteur 3, qui fait que le muscle droit latéral n'est pas innervé. C'est une maladie rare, qui touche une naissance sur 10 000, ce qui correspond à environ 5% des cas de strabisme.
Le syndrome de Parinaud
[modifier | modifier le wikicode]Le syndrome de Parinaud est un syndrome oculomoteur dont le symptôme principal est une paralysie des mouvements verticaux des yeux. Cette ophtalmoplégie verticale est complétée par d'autres symptômes, sa version complète comprenant environ 5 symptômes. On peut notamment observer des pupilles qui ne réagissent pas à la lumière, mais réagissent pour accommoder le regard. En clair, les pupilles se contractent pour regarder un objet de tout près, mais pas quand on les expose à une forte lumière. De telles pupilles sont appelées des pupilles d'Argyll Robertson. On peut aussi observer un ptosis ou un nystagmus.
Pour résumer, ce syndrome de Parinaud est caractérisé par :
- une ophtalmoplégie verticale ;
- des pupilles d'Argyll Robertson ;
- un nystagmus, généralement suite à des mouvements de la tête ;
- une chute des paupières (ptosis) ;
- éventuellement d'autres symptômes.
