Neurosciences/Les neurotransmetteurs
Dans ce qui va suivre, nous allons passer en revue quelques neurotransmetteurs classiques, très fréquents dans le système nerveux. Les neurotransmetteurs peuvent se classer en quelques catégories bien précises. La classification la plus simple distingue les neurotransmetteurs lourds des légers.
- Les neuropeptides sont des protéines, ce qui fait qu'ils sont beaucoup plus lourds et contiennent beaucoup d'atomes. Contrairement aux autres neurotransmetteurs, ils n'ont pas de système de recapture dédié. Ils sont assemblés dans le corps du neurone et y sont mis dans les vésicules synaptiques. Ils sont ensuite acheminés dans la synapse par un système de transport axonal lent, qui déplace les vésicules synaptiques à travers l'axone.
- Les neurotransmetteurs à faible poids moléculaire ont un poids faible et peu d'atomes, d'où leur appellation. Ils ont pour point commun d'avoir une masse assez faible, due à leur faible nombre d'atomes. Ils ont beaucoup d'avantages par rapport aux autres neurotransmetteurs. En premier lieu, ils sont faciles à produire par la cellule, ce qui fait qu'ils sont fabriqués dans le bout de l'axone, à partir de molécules primitives provenant du corps cellulaire du neurone. Ensuite, ils peuvent traverser plus rapidement la fente synaptique, ce qui explique qu'ils soient les plus communs dans le système nerveux. Enfin, la plupart ont la particularité d'être recapturés par les neurones émetteurs, via le système de recapture mentionné dans le chapitre sur les synapses. Ce n'est cependant pas systématique et divers neurotransmetteurs, comme l'acétylcholine, ne sont pas directement recapturés par un système de recapture dédié.
Mais la classification précédente ne prend du tout en compte la chimie des neurotransmetteurs. En soi, elle se borne juste à distinguer les neurotransmetteurs petits et légers de ceux qui sont gros et lourds, ceux qui sont recapturés de ceux qui ne le sont pas, ceux qui sont synthétisés dans le soma du neurone de ceux qui sont fabriqués au bout de l'axone. Elle ne dit rien sur l'affinité avec les récepteurs synaptiques, ou leur synthèse. Pour cela, il faut utiliser une classification chimique, qui distingue les neurotransmetteurs selon leur constitution moléculaire. Ce classement est donné ci-dessous. On voit de suite que la catégorie des neuropeptides est conservée, mais la classe des neurotransmetteurs à faible poids est scindée en plusieurs sous-classes. Voici les types chimiques de neurotransmetteurs :
- L'acétylcholine est une molécule un peu à part des autres. Elle est le seul neurotransmetteur à être dérivé d'une "vitamine", la choline.
- Les monoamines sont fabriquées en modifiant chimiquement une acide aminé. Elles ont leurs propres récepteurs dédiés (à chaque monoamine). Les anciennes classifications différenciaient les trace amines des cinq monoamines classiques que sont la sérotonine, la dopamine, l'histamine, la noradrénaline et l'adrénaline. Mais nous ne ferons pas cette erreur dans ce cours.
- Les acides aminés peuvent aussi servir de neurotransmetteurs. Pour rappel, les acides aminés sont les briques de base qui permettent de fabriquer des protéines. Fabriquer une protéine demande juste d'en enchainer plusieurs les unes à la suite des autres, via une liaison chimique particulière appelée liaison peptidique. Certains acides aminés servent directement de neurotransmetteurs. C'est le cas du GABA, du glutamate, de la glycine, de la taurine, et de bien d'autres encore. Ceux-ci sont de loin plus nombreux que les autres : plus de 90% des neurones du cerveau sont sensibles aux acides aminés, le reste étant sensible aux monoamines, la sensibilité aux traces amines étant anecdotique.
- Les neuropeptides forment une classe chimique à part.
- Enfin, les neurotransmetteurs restants sont appelés neurotransmetteurs atypiques. Ils regroupent des neurotransmetteurs très différents.
- Les neurostéroïdes sont des stéroïdes produites spécifiquement dans le cerveau, qui agissent sur les neurones.
- Les purines sont des dérivées de l'ATP, une molécule très importante dans le règne animal, qui sert à stocker de l'énergie. Deux neurotransmetteurs connus appartiennent à cette classe : l'ATP elle-même et l'adénosine.
- Quelques neurotransmetteurs sont de simples molécules de gaz, comme le monoxyde de carbone, l'oxyde nitrique ou le sulfure d'hydrogène. Ils portent le nom de gasotransmetteurs.
L'acétylcholine
[modifier | modifier le wikicode]
L'acétylcholine est un neurotransmetteur présent à la fois dans le cerveau et dans le reste du système nerveux. Ses effets sont très différents selon qu'elle agisse dans le cerveau ou dans le système nerveux périphérique.
Dans le cerveau, elle est produite dans des noyaux cholinergiques, situés pas loin de la moelle épinière, qui dispersent l'acétylcholine dans tout le cerveau. Elle a un effet excitant sur le cerveau et stimule l'état d'éveil. L'acétylcholine n'est d'ailleurs produite par le cerveau à l'état d'éveil, ainsi que lors du sommeil paradoxal (une phase du sommeil où le cerveau est très actif), mais pas dans le sommeil (phase du sommeil où le cerveau est peu actif). Elle est aussi impliquée dans l'apprentissage et la mémorisation. En effet, une zone spécialisée dans la mémoire (l'hippocampe) contient de nombreux neurones sensibles à l'acétylcholine. Enfin, elle est impliquée dans la cognition de manière générale.
En dehors du cerveau, l'acétylcholine est surtout utilisée dans la communication avec les muscles. Les synapses entre motoneurones et muscles, appelées jonctions neuromusculaires, sont des synapses cholinergiques. La surface des muscles au niveau de ces synapses contient beaucoup de récepteurs sensibles à l'acétylcholine. Toute altération de cette synapse ou de la production d'acétylcholine entraine des syndromes dits myasthéniques, caractérisés par une faiblesse musculaire évolutive pouvant aller jusqu’à la paralysie.
Enfin, elle est impliquée dans des réactions dites végétatives. Les plus importantes sont la transpiration, la salivation, la motricité intestinale, et de manière générale dans le contrôle nerveux de la sécrétion des muqueuses. D'autres, tout aussi importantes, sont le contrôle des mouvements oculaires, notamment de la pupille. Cela explique les effets secondaires de nombreux médicaments psychotropes. Divers médicaments aux effets anticholinergiques (qui empêchent l'acétylcholine de faire son office) entrainent une baisse de la transpiration, une diminution de la production salive, une sécheresse des muqueuses, une constipation, ainsi qu'une dilatation des pupilles et une vision floue/double. Cela peut cependant être utile en ophtalmologie, pour dilater les pupilles le temps d'une opération. D'autres rares médicaments ont au contraire des effets cholinergiques (qui simulent un excès d'acétylcholine), ce qui se traduit par des effets secondaires inverses.
Les neurotransmetteurs acides aminés
[modifier | modifier le wikicode]


Certains neurotransmetteurs à faible poids moléculaire sont des acides aminés. On pourrait notamment citer le glutamate, la glycine, le GABA, l'aspartate, l'agmatine ou la sérine. Les plus courants sont de loin les suivants :
Le glutamate, aussi appelé acide glutamique, est un neurotransmetteur excitateur présent dans plus de la moitié des synapses du cerveau. L'excitation excessive des neurones par le glutamate peut littéralement les exciter à mort. Par exemple, quand le cerveau est lésé, les neurones libèrent de grandes quantités de glutamate qui détruisent de nombreux neurones. Ainsi, une partie des dégâts causés par un accident vasculaire cérébral ou un traumatisme crânien est causé par cette surproduction de glutamate. Vu qu'il ne traverse pas la barrière hémato-encéphalique, le glutamate est fabriqué dans les neurones à partir de ses précurseurs, à savoir la glutamine et d'alpha-cétoglutarate.
Le GABA est un neurotransmetteur dont le nom technique est l'acide gamma-aminobutyrique. Ce neurotransmetteur est un neurotransmetteur inhibiteur, qui diminue l'activité électrique des neurones. Ce neurotransmetteur entraine une baisse l'état de vigilance, ce qui explique que de nombreux médicaments GABAergiques aient un effet anesthésiant à fortes doses. Il entraine aussi une réduction de l'anxiété, ce qui explique que les nombreux médicaments qui agissent sur les récepteurs du GABA soient des anxiolytiques et somnifères. Le GABA est aussi impliqué dans la transmission nerveuse destinée aux muscles, le GABA ayant un effet décontractant sur ceux-ci, ce qui explique que divers décontractants musculaires sont des GABAergiques notoires. Pour en citer quelques exemples, on pourrait le baclofène, un médicament utilisé pour soigner les contractures musculaires et les spasmes. Quelques médicaments utilisés dans les douleurs chroniques neuropathiques sont des agonistes du GABA : on pourrait citer la gabapentine, par exemple.
La glycine est un neurotransmetteur et une acide aminée, comme le GABA et le glutamate. Cependant, la glycine n'agit principalement que dans la moelle épinière, là où le GABA agit majoritairement sur le cerveau. Son action sur la moelle épinière est inhibitrice, tandis que son activité au niveau du cerveau est excitatrice. Pour être plus précis, la glycine agit sur des récepteurs différents dans le cerveau et la moelle épinière. Dans le cerveau, la glycine agit avec le glutamate sur certains récepteurs, appelés récepteurs NMDA, cette action étant excitatrice. Dans la moelle épinière, la glycine agit sur des récepteurs différents qui ont un effet inhibiteur.
Les monoamines
[modifier | modifier le wikicode]Les monoamines sont des neurotransmetteurs qui dérivent d'un acide aminé. Autrefois, on distinguait les amines en trace des cinq monoamines les plus célèbres : l'histamine, la sérotonine, la dopamine, l'adrénaline, la noradrénaline. Elles interviennent dans plusieurs fonctions cérébrales, au point que toutes sont impliquées dans de nombreuses maladies psychiatriques ou neurologiques. Chose plus étonnante, elles servent aussi d'hormones dans le reste du corps ! Par exemple, l'adrénaline est libérée par les glandes surrénales en cas de stress, afin d'augmenter le rythme cardiaque et la fréquence respiratoire. De même, la dopamine a un effet sur les reins.
L'histamine
[modifier | modifier le wikicode]
L'histamine est un neurotransmetteur excitateur, produit lors de l'éveil et dispersé dans tout le cerveau. Elle est impliquée dans l'état d'éveil et de vigilance, les médicaments anti-histaminiques entrainant d'ailleurs une somnolence. Elle joue aussi un rôle sur les réflexes de vomissement, ce qui fait que certains anti-nauséeux ciblent les neurones sensibles à l'histamine (le Nausicalm en est un bon exemple). En dehors du système nerveux, elle est à l'origine des démangeaisons, sans compter qu'elle joue un rôle dans la défense contre les microbes et la sécrétion des sucs digestifs.
Les tryptamines
[modifier | modifier le wikicode]
La sérotonine est impliquée dans le sommeil, la vigilance, la régulation de l'humeur et l'agressivité. Un manque de sérotonine dans le cerveau se traduit de diverses manières selon les personnes, et divers maladies sont liées à un dysfonctionnement sérotoninergique.
La sérotonine cérébrale est synthétisée dans des ganglions situés au-dessus de la nuque, avant d'être distribuée dans l'ensemble du cerveau par des synapses de longue portée. Son action générale est de stimuler l'éveil et la vigilance. Elle joue d'ailleurs un rôle assez important dans l'initiation du sommeil et du réveil. Elle n'est produite qu'à l'état d'éveil, mais pas lors du sommeil (comme toutes les monoamines). Des troubles sérotoninergiques peuvent d'ailleurs se traduire par des insomnies ou des problèmes de sommeil assez lourds, plus rarement par des troubles de la vigilance ou de la conscience.
La sérotonine est connue pour être lié à certaines formes de dépression et aux T.O.C, ainsi qu'à l'anxiété. La majorité des anti-dépresseurs ont un effet sur la sérotonine (mais pas tous), dans le sens où ils saturent les synapses de sérotonine. Leur délai d'action de plusieurs semaines semble cependant indiquer que la dépression n'est pas causée par un manque de sérotonine cérébrale, de même que leur manque d'efficacité chez plus de 30% des patients. Il faut noter que les médicaments sérotoninergiques (qui favorisent la production de sérotonine) ont un spectre d'action assez large en psychiatrie : ils soignent la dépression, l'anxiété pathologique, les troubles obsessionnels compulsifs (TOC), les problèmes d'impulsivité ou les troubles alimentaires (anorexie et boulimie). Les doses ne sont cependant pas les mêmes selon l'indication : soigner un TOC demande parfois des doses plus élevées que pour soigner la dépression ou l'anxiété.
Un déficit sérotoninergique cérébral peut se traduire par de l'impulsivité, potentiellement exprimée par de l'agressivité. Cela explique que certains dépressifs soient assez impulsifs, parfois hostiles. Mais on peut aussi rattacher un déficit en sérotonine à d'autres troubles psychiatriques, comme les troubles de la personnalité borderline, antisocial ou histrionique/narcissique. Diverses études ont notamment lié un faible niveau de sérotonine et traits psychopathiques ou trouble de la personnalité antisociale.
En dehors du cerveau, la sérotonine est utilisée par la moelle épinière dans la transmission de la douleur. Elle est aussi impliquée dans la motricité digestive, aussi bien au niveau de sa commande cérébrale qu'au niveau du système nerveux entérique. Elle joue aussi un rôle dans le centre du vomissement. Des médicaments anti-sérotonine sont d'ailleurs utilisés pour soigner les vomissements liés aux chimiothérapies ou les vomissements chroniques dans des maladies très graves.

La mélatonine est une hormone dérivée de la sérotonine. Elle est sécrétée par la glande pinéale, une glande endocrine intégrée au cerveau, qu'on a évoqué dans le premier chapitre du cours. Elle est produite dans les cellules de cette glande, appelées pinéalocytes. Sa fonction est essentiellement la régulation de l'horloge biologique, notamment la régulation du cycle veille-sommeil. Nous détaillerons ce rôle dans un chapitre dédié. Elle a aussi un rôle hypnotique, c’est-à-dire qu'elle promeut le sommeil et sert en quelque sorte de somnifère naturel. Sa synthèse a lieu en présence de lumière, mais elle est sécrétée dans l'obscurité. Pour faire simple, elle est sécrétée durant la nuit, avec un maximum vers une à deux heures du matin, et ses stocks sont renouvelés lors de la journée.
Une production trop importante ou trop faible de mélatonine serait impliqué dans l'apparition des dépressions saisonnières et de certains troubles de l'humeur sensibles à la saison (dépression estivale). Par exemple, la dépression saisonnière serait liée à un excès de production de mélatonine durant l'hiver.
Des dysfonctionnements dans le système mélatoninergique se traduisent aussi par des troubles du sommeil un peu particuliers, appelés troubles du rythme circadien. Ils se manifestent par un dysfonctionnement de l'horloge biologique, celle qui régule les horaires de sommeil. Les patients atteints ont des horaires d'endormissement et de réveil décalées par rapport à la normale. Dans le cas le plus courant, endormissement et réveil retardent par rapport à la normale, c'est-à-dire que le patient s'endort et se réveille plus tard que les personnes saines. Moins fréquemment, les heures de sommeil avancent par rapport à la normale. Par contre, la durée totale de sommeil est normale et la qualité du sommeil est préservée (si les heures de travail sont adaptées pour coller avec les horaires de lever/coucher). En clair, il n'y a pas d’insomnie au sens strict. Ces maladies sont permanentes et perturbent fortement la vie des personnes atteintes, mais ne sont pas vraiment des maladies graves.
La mélatonine est d'ailleurs utilisée comme médicament dans le traitement des troubles de l'horloge biologique, comme les avances ou retards d'endormissement chroniques. Mais elle est aussi utilisée dans le traitement de l'insomnie, car elle a un léger effet sédatif. L'effet somnifère en question est léger et il ne suffit pas à justifier le surnom d'"hormone du sommeil" qui est parfois donné à la mélatonine. La mélatonine n'entraine pas de tolérance ou d'addiction, sans compter qu'elle a très peu d'effets secondaires dangereux, contrairement aux somnifères les plus courants comme les benzodiazépines ou les z-drug.
Les catécholamines
[modifier | modifier le wikicode]
Dopamine, adrénaline et noradrénaline appartiennent à une même classe de molécule, les catécholamines. Cela se voit bien si on regarde leur structure chimique : on voit qu'elles partagent un même cercle de molécules sur lequel viennent se greffer deux molécules OH. Le cercle central de molécule central est un hydrocarbure nommé Benzène, formée d'atomes de carbones reliés entre eux par des liaisons chimiques simples ou doubles. Les deux groupes OH sont appelés des groupes alcool. L'ensemble formé par le Benzène et les deux groupes alcool forment ce qu'on appelle une "molécule" de pyrocathécol. Celle-ci se greffe à une portion éthylamine pour donner les catécholamines, cette dernière variant selon que la molécule soit de la dopamine, de l'adrénaline ou de la noradrénaline.

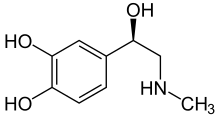
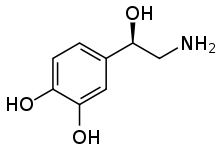
La dopamine est un neurotransmetteur aux rôles assez divers : elle a été surnommée l'hormone du plaisir, mais c'est aussi celle de l'addiction, de l'agressivité, de la folie, de Parkinson et du vomissement (entre autres).
On sait qu'elle joue un rôle dans la motivation et le plaisir. C'est d'ailleurs ce qui lui a valu son surnom d'hormone du bonheur. Mais cette fonction est à double tranchant : si la dopamine induit certes un sentiment de plaisir et d'euphorie, son excès ou ses manques entrainent des manifestations psychiatriques assez lourdes. Le cas le plus clair est certainement celui de l'addiction, dans laquelle une altération dopaminergique est en cause. Les comportements addictifs activent les synapses dopaminergiques, tandis que les drogues sont souvent des molécules qui activent les récepteurs dopaminergiques, les amphétamines et la cocaïne en étant des exemples assez classiques. À l'inverse, un manque de dopamine cérébrale se traduit par une anhédonie, un syndrome caractérisé par une réduction/absence du plaisir de la motivation. On l'observe dans la dépression, dont elle est un symptôme cardinal, mais aussi dans la schizophrénie.
Il est possible qu'une surproduction de dopamine soit la cause des délires et des hallucinations, communs dans certaines affections psychiatriques. D'ailleurs, les médicaments antipsychotiques, utilisés pour diminuer les délires et hallucinations, diminuent l'activité des synapses dopaminergiques.
La dopamine est aussi utilisée dans une aire cérébrale appelée la substance noire (son nom vient du fait que ses neurones contiennent de la mélanine, la substance qui colore la peau en noir). La maladie de Parkinson est causée par la mort des neurones de cette aire, causant des mouvements rigides et grossiers, des tremblements, et d'autres troubles moteurs. Cette maladie est soignée par des médicaments qui augmentent la quantité de dopamine dans le cerveau. Le plus connu est tout simplement la lévodopa, le précurseur de la dopamine. Ce précurseur peut traverser la barrière hémato-encéphalique, contrairement aux catécholamines elles-mêmes, d'où son utilisation en lieu et place de la dopamine elle-même.
Enfin, la dopamine agit sur un bulbe cérébral impliqué dans le vomissement : certains médicaments anti-vomitifs agissent sur ce bulbe, en plus d'augmenter la motricité du tube digestif.
L'adrénaline et la noradrénaline sont deux neurotransmetteurs similaires, qui dérivent tous de la dopamine. La noradrénaline a des effets différents de ceux de la dopamine : il faut dire qu'elle agit sur des neurones différents (la localisation des récepteurs noradrénergique est différente de celle des neurones dopaminergiques). Par contre, ses effets sont les mêmes que ceux de l'adrénaline, les récepteurs étant les mêmes.
- Elle améliore l'attention et la concentration, comme la dopamine.
- Elle améliore la fatigue et donne un gain d'énergie.
- Elle augmente l'anxiété, mais son action précise est assez mal connue. D'un côté, une stimulation des neurones adrénergiques se traduit par un surcroit d'anxiété, de l'autre les médicaments adrénergiques ont un effet anxiolytique particulièrement fort. Son effet sur l'anxiété est donc assez mal compris à l'heure actuelle.
- En dehors du cerveau, elle sert pour la communication avec certains muscles précis. Elle est notamment impliquée dans la réponse au stress, via ce qu'on appelle le système nerveux sympathique (nous y reviendrons dans quelques chapitres). Son action principale est de stimuler le cœur, afin d'augmenter le rythme cardiaque et la pression artérielle. Elle contracte aussi les vaisseaux sanguins, tandis qu'elle dilate les bronches. Au niveau des actions annexes, elle stimule la sudation et la salivation. Toutes ces modifications aident l'organisme à mobiliser de l'énergie pour réagir au stress : l'adage dit qu'elle prépare le corps au combat ou à la fuite.
Les neuropeptides
[modifier | modifier le wikicode]Les neuropeptides sont de grosses protéines qui servent de neurotransmetteurs. Outre leur utilisation en tant que neurotransmetteur, la plupart servent aussi d'hormone quand ils sont déversés dans le sang. Ils peuvent être produits en dehors du cerveau, par des cellules autres que les neurones (cellules du foie, des reins, ou autre). Vu qu'il s'agit de grosses molécules, leur métabolisme est assez différent de celui des autres neurotransmetteurs. Par exemple, ils ne disposent pas de dispositif de recapture et ils sont dégradés par des enzymes spécialisées dans la fente synaptique. La plupart des neuropeptides jouent un rôle dans les fonctions vitales, végétatives. Ils jouent notamment un rôle prépondérant dans la modulation de la douleur, ainsi que dans la régulation de l'appétit.
Les mélanocortines
[modifier | modifier le wikicode]Les mélanocortines sont des neuropeptides qui se ressemblent chimiquement. Elles regroupent quatre molécules : l'ACTH (hormone adrénocorticotrope), et les trois formes de l'hormone mélanotrope (alpha-MSH, bêta-MSH et gamma-MSH). Elles agissent sur des récepteurs dédiés, les récepteurs aux mélanocortines. Elles sont produites et sécrétées par l'hypophyse. Pour ce qui est de leur fonction, l'ACTH et les hormones mélanotropes sont assez distinctes.
L'ACTH est impliquée dans la réponse au stress. C'est grâce à elle que les glandes surrénales (les glandes situées au-dessus des reins) produisent des corticoïdes en réponse à un stress physiologique/psychologique. La production en question est commandée par le cerveau, par l'intermédiaire de l'hypophyse et de l'hypothalamus. Formellement, c'est une hormone produite et sécrétée par l'hypophyse. Nous en reparlerons dans le chapitre sur le système neuroendocrine plus en détail.
Les hormones mélanotropes sont impliquées dans divers processus physiologiques, comme la pigmentation de la peau, ou la faim et la régulation du poids corporel. Au niveau cérébral et comportemental, elles agissent sur la faim et la régulation de l'appétit. Leur action est une suppression ou une augmentation de l'appétit. Par exemple, la forme alpha réduit l'appétit au même titre que la forme bêta. Un dysfonctionnement de la sécrétion ou de l'action de ces neuropeptides peut entrainer une obésité importante, ainsi que d'autres troubles. Mais les hormones mélanotropes ont aussi une action dans les cellules de la peau. Elles stimulent la production de mélanine, le pigment qui colore la peau, quand la peau est soumise aux ultraviolets (aux UVA, pour être précis). Dans la peau, elles sont produites dans les mélanocytes (les cellules qui produisent la mélanine, le pigment), et dans les kératinocytes (les cellules de l'épiderme). Cela peut paraitre étranger qu'une hormone ait des rôles aussi distincts et dans des tissus aussi différents. Mais sachez qu'au niveau embryologique, la peau et le système nerveux dérivent du même tissu embryonnaire ! Nous en reparlerons dans le chapitre sur le développement du système nerveux.
Les opioïdes endogènes
[modifier | modifier le wikicode]Le cerveau produit naturellement des neurotransmetteurs chimiquement semblables à la morphine et aux autres dérivés de l'opium. Ces molécules, qui agissent sur les récepteurs dits opioïdes, sont appelées opioïdes endogènes. Parmi ceux-ci, on trouve les non moins célèbres endorphines et enképhalines. Elles ont des effets semblables aux autres substances opioides/morphiniques, l'effet principal étant une diminution de la douleur, une réduction de l'anxiété et une sensation de bien-être qui peut aller jusqu’à l'euphorie. Elles seraient produites lors d'un effort physique ou de l'orgasme, bien que les études sur le sujet ne soient pas des plus fiables.

Les opioïdes endogènes sont classés en cinq catégories : les endorphines, les endomorphines, les enképhalines, les dynorphines, et le reste. Chacune de ces classes regroupe plusieurs molécules chimiquement proches. La liste de ces molécules est donnée dans le tableau ci-dessous.
| Endorphines | Alpha-endorphine, Bêta-endorphine, Gamma-endorphine. |
|---|---|
| Endomorphines | Endomorphine-1, Endomorphine-2. |
| Enképhalines | Met-enképhaline et Leu-enképhaline, possiblement Métorphamide et Peptide E. |
| Dynorphines | Dynorphine A, Dynorphine A1–8, Dynorphine B, Grande dynorphine (Big dynorphin en anglais), Leumorphine, α-néoendorphine, β-néoendorphine. |
| Autres | Adrénorphine, amidorphine, hémorphine, hémorphin-4, nociceptine, opiorphine, spinorphine, valorphine, etc. |

Le neuropeptide Y
[modifier | modifier le wikicode]
En termes de quantité, le premier neuropeptide du cerveau est de loin le neuropeptide Y. Il est formé d'une suite de 36 acides animés, qui est la même chez les vertébrés et les invertébrés. La stabilité évolutive de cette molécule est étonnante, aucune mutation n'étant appréciable sur cette protéine, même en prenant de nombreuses espèces animales.
Sa structure chimique ressemble beaucoup à celle d'une hormone pancréatique, le polypeptide pancréatique, ainsi qu'à une troisième molécule apparentée. Ces trois molécules sont d'ailleurs regroupées dans une même catégorie de protéines.
Elle est libérée plus ou moins en même temps que d'autres neurotransmetteurs, surtout du GABA et du glutamate. Ses fonctions sont assez mal connues, mais des indices nous disent qu'elle est impliquée dans la régulation de l'appétit, de l'anxiété, et de la douleur.
La substance P
[modifier | modifier le wikicode]
La substance P est un neuropeptide de 11 acides aminés de long. Son rôle est encore assez méconnu, mais on suppose qu'elle est liée à la douleur et au vomissement.
Pour la douleur, son implication est encore mal connue. On sait qu'elle est libérée dans la peau suite à une douleur, où elle y excite les récepteurs de la douleur. Il y a quelques années, on supposait aussi qu'elle participait à la transmission douloureuse dans la moelle épinière et dans le système nerveux périphérique. D'où l'idée d'utiliser des inhibiteurs de la substance P pour calmer les douleurs (chroniques ou non). Mais les essais cliniques ont donné des résultats peu clairs, si ce n'est contradictoire. Si certains tests donnent une efficacité moyenne ou faible, d'autres donnent un effet nul, si ce n'est inverse.
Son injection chez des sujets sains entraine des nausées et des vomissements. Il faut dire que la substance P est fortement concentrée dans le centre du vomissement, qui contient d'ailleurs de nombreux récepteurs synaptiques à cette molécule. Pas étonnant donc qu'elle ait un effet émétique. D'ailleurs, il existe un médicament, l'aprépitant, qui inhibe l'effet de la substance P sur le centre du vomissement. Cet antiémétique est utilisé dans la prévention des nausées et vomissements causés par une chimiothérapie.
L'orexine
[modifier | modifier le wikicode]
L'orexine, aussi appelée hypocrétine, est un neurotransmetteur excitateur présent sous deux formes nommées A et B dans le cerveau. La forme A est composée de 33 acides animés liés entre eux, là où la forme B en possède 28. Les neurones qui produisent de l'orexine sont peu nombreux : à peine 10 à 20 mille neurones tout au plus. Ils sont tous localisés dans quelques aires cérébrales bien localisées (l'hypothalamus latéral, l'aire préfornicale), mais elles émettent de l'orexine dans la quasi-totalité du cerveau.
Les fonctions de l'orexine ne sont pas encore bien connues, ce qui se comprend quand on sait que l'orexine a été découverte "récemment". Les études sur ce neurotransmetteur sont nombreuses, mais les certitudes ne le sont pas autant. Les savants sont cependant à peu près certains que ce neuropeptide est impliqué dans l'état d'éveil et l’appétit. Son rôle dans l'appétit est robuste, mais semble être plus général qu'une simple action sur le cerveau. Il est aujourd'hui certain que l'orexine active le métabolisme et stimule le brûlage des graisses par les adipocytes bruns (des cellules qui stockent la graisse pour la transformer en chaleur).
Son implication dans l'éveil est certifiée par le fait que les neurones à orexine sont actifs lors de l'éveil, mais se taisent lors du sommeil. Un déficit en orexine est la cause de la forme la plus commune de narcolepsie (la narcolepsie de type 1). Les preuves de ce fait sont nombreuses. Par exemple, on sait que le cerveau des narcoleptiques de type 1 contient moins d'orexine que celui des patients sains. La supplémentation en orexine A améliore l'état d'éveil chez ces patients, ce qui vaut aussi chez des sujets sains. Les narcoleptiques possèdent moins de neurones à orexine que les sujets normaux, ce qui témoigne d'une atteinte du système orexinergique. De plus, les expériences sur les animaux vont aussi dans ce sens. Par exemple, la désactivation des gènes liés à l'orexine, chez des animaux mutants, entraine un syndrome narcoleptique. De même, des mutations induites par thérapie génique entrainent une narcolepsie chez des mutants animaux.
L'ocytocine
[modifier | modifier le wikicode]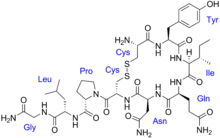
L'ocytocine est un neuropeptide qui sert à la fois de neurotransmetteur et d'hormone. Pour ce qui est de son rôle hormonal, il est sécrété par l'hypophyse et agit sur l'utérus et les glandes mammaires. Il est impliqué dans les contractions lors de l'accouchement et dans la lactation. Par contre, son action sur le système nerveux est mal connue. Il agirait comme un neurotransmetteur assez généraliste, qui agirait sur de nombreuses aires cérébrales. Peut-être avez-vous lu, dans des articles de vulgarisation, qu'il aurait un effet sur les comportements prosociaux, l'empathie, l'anxiété, l'addiction, l'autisme et bien d'autres. Mais rien n'est vraiment sûr à ce sujet, les études sur le sujet n'étant pas nombreuses et pas idéales du niveau de la méthodologie. Seul son rôle hormonal est clairement établi.
Précisons que l'ocytocine est chimiquement proche de la vasopressine, une hormone secrétée par le cerveau au niveau de l'hypophyse (par les mêmes aires cérébrales qui secrètent l'ocytocine, d'ailleurs). Elles ne diffèrent que par quelques acides aminés, les deux molécules ayant 9 acides aminés chacune (ce qui en fait des nonapeptides - nona pour neuf). Ocytocine et vasopressine sont présentes uniquement chez les mammifères, mais les autres espèces animales ont des molécules équivalentes, regroupées dans la catégorie des nonapeptides apparentées à l'ocytocine, qui contient la mésotocine, l'isotocine, l'inotocine, la conopressine, l'annepressine, la nématocine, la vasotocine, la vasopressine, la phénopressine, et quelques autres molécules.
Toutes ces molécules dériveraient d'un ancêtre commun, apparu chez les invertébrés primordiaux : la vasotocine. Celle-ci aurait ensuite évoluée pour donner de la nématocine chez les nématodes (les vers ronds), de l'annepressine chez les annélidés (les vers annelés, composés d'anneaux), de la concopressine chez les gastropodes (escargots et apparentés) et de l'inotocine chez les insectes. Chez les vertébrés, le gène de la vasotocine se serait dupliquée en deux exemplaires qui auraient évolués chacun de leur côté. Ce qui fait que tous les vertébrés disposent d'une molécule apparentée à l'ocytocine, et d'une autre apparenté à la vasopressine. Les non-mammifères possèdent de la vasotocine comme équivalent de la vasopressine, et de l'isotocine ou de la mesotocine en remplacement de l'ocytocine. Les mammifères disposent du duo vasopressine-ocytocine, avec cependant quelques petites variations de la structure chimique de chaque molécule selon les espèces.

Les neurotransmetteurs atypiques
[modifier | modifier le wikicode]Les neurotransmetteurs atypiques regroupent des neurotransmetteurs qui ne font pas partie des catégories classiques identifiées depuis longtemps par les scientifiques. Il s'agit d'une catégorie extrêmement hétéroclite qui regroupe des neurotransmetteurs sans aucun lien entre eux.
Les purines
[modifier | modifier le wikicode]L'adénosine est un neurotransmetteur inhibiteur qui provient de la dégradation de l'ATP, une molécule qui sert de réservoir d'énergie aux cellules vivantes et qui est massivement consommée lors de l'éveil par les neurones. Elle a un effet somnifère assez marqué. Au passage, la caféine ressemble comme deux gouttes d'eau à l'adénosine, et se fixe sur les mêmes récepteurs membranaires : elle empêche l'adénosine d'arriver à bon port et d'avoir son effet somnifère. C'est pour cela que le café est un excitant : il supprime l'action de l'adénosine sur le cerveau.

Les endocannabinoïdes
[modifier | modifier le wikicode]Les cannabinoïdes sont des lipides aux structures chimiques semblables, qui ressemblent aux principes actifs du cannabis. Rappelons que le cannabis contient un grand nombre de molécules particulières, appelées les cannabinoïdes. Les deux molécules principales, les plus étudiées, sont le THC (Tetrahydrocannabinol) et le cannabidiol. Le premier est une molécule psychoactive, responsable des effets euphorisants et psychédéliques. Le second n'a pas les effets recherchés par les toxicomanes ou les consommateurs de cannabis.
Mais outre les cannabinoïdes végétaux (tirés du cannabis) et les synthétiques (médicaments cannabinoïdes ou drogues), il existe des cannabinoïdes synthétisés dans le cerveau, appelés endocannabinoïdes. Les endocannabinoïdes les plus connus sont de loin l'anandamide et le 2-arachidonoyl glycérol, mais ils ne sont pas les seuls. Si l'anandamide a été découverte en premier, ce n'est pourtant pas la plus présente dans le cerveau. Les mesures semblent indiquer que la concentration cérébrale en 2-arachidonoyl glycérol est bien plus importante que la concentration en anandamide. Le niveau de base en 2-arachidonoyl glycérol serait près de 1000 fois celle en anandamide, ce qui en fait l'endocannabinoïde principal du système nerveux central.
 |
 |
Tous les cannabinoïdes agissent sur le cerveau, mais aussi sur le reste du corps. Ils peuvent agir sur des récepteurs dédiés, localisés dans le cerveau, le foie, les cellules immunitaires, et quelques autres tissus. Il existe deux types de récepteurs, nommés CB1 et CB2. Le CB1 est localisé surtout dans le cerveau, alors que le récepteur CB2 est localisé dans le reste du corps. Les cannabinoïdes n'ont pas le même profil d'action : certains agissent sur les deux types de récepteurs, d'autres seulement sur le CB1 et d'autres principalement sur le CB2. Les molécules qui agissent sur le récepteur CB1 ont des effets neurologiques et psychiatriques assez marqués, alors que ceux qui agissent seulement sur les récepteurs CB2 n'ont pas de tels effets. L'anandamide est un endocannabinoïde qui agit surtout sur le système nerveux central, mais assez peu sur le reste du corps.
Les neurostéroïdes
[modifier | modifier le wikicode]
Les neurostéroïdes, aussi appelés stéroïdes neuroactifs, sont des stéroïdes produits dans le cerveau qui agissent comme des neurotransmetteurs. Pour rappel, les stéroïdes regroupent les hormones sexuelles (testostérone, œstrogènes, progestérone, ...) et des hormones proches du cortisol (gluco- et minéralo-corticoïdes). Ils font partie des nombreux dérivés du cholestérol, ce qui en fait des lipides (des graisses). Ils se caractérisent par une structure chimique bien précise, illustrée ci-contre. La molécule d'un stéroïde est composée de 4 cycles, 3 en forme d'hexagone et un en forme de pentagone, sur lequel s'arriment des atomes.

Les stéroïdes sont des lipides, ce qui leur donne la capacité de traverser la membrane des cellules et d'atteindre le noyau cellulaire, chose impensable pour la plupart des autres molécules. Et il y a des récepteurs aux stéroïdes dans le noyau, qui agissent sur le génome et modifient sa traduction en protéines. Ainsi, les hormones sexuelles agissent sur des récepteurs nucléaires, qui eux-mêmes agissent sur le génome.
Les neurostéroïdes n'agissent pas sur les neurones de la même manière que les autres stéroïdes. On distingue ainsi les actions génomiques via les récepteurs nucléaires, des actions non-génomiques liées aux récepteurs membranaires. Les stéroïdes usuels agissent à la fois sur des récepteurs membranaires (à la surface des cellules) et des récepteurs nucléaires (dans le noyau de la cellule). Pour les neurostéroïdes, les actions génomiques semblent inexistantes et seules les actions non-génomiques semblent pertinentes.
À l'appui de cette affirmation, on peut citer plusieurs arguments. Déjà, les neurostéroïdes n'ont que peu d'affinité avec les récepteurs nucléaires, si l'on en croit les expériences sur le sujet. Ensuite, les effets d'une injection de neurostéroïdes apparaissent rapidement, et on n'observe pas d'effets retardés, typique des actions génomiques. les actions génomiques prennent souvent quelques heures ou jours pour activer ou désactiver certains gènes, traduire les protéines associées, laisser celles-ci faire leur effet. Les études sur les souris génétiquement modifiées pour désactiver les récepteurs nucléaires des stéroïdes montrent que les animaux réagissent de la même manière aux neurostéroïdes, peu importe que les récepteurs nucléaires soient présents ou non.
Les observations montrent que les neurostéroïdes agissent non pas sur des récepteurs dédiés, mais sur les récepteurs du GABA et ceux du glutamate. Ils se connecteraient à ces récepteurs non sur les sites actifs du GABA ou glutamate, mais sur des endroits différents. Leur fixation entraînerait une modification de la forme du récepteur, qui aurait pour effet de le rendre plus ou moins sensible au GABA/glutamate. En termes techniques, on dit que ce sont des activateurs allostériques des récepteurs GABA/glutamate. La plupart des neurostéroïdes interagissent avec le récepteur GABA-A (un des sous-types des récepteurs du GABA) et seulement celui-ci, alors que d'autres agissent sur les récepteurs du glutamate uniquement.
Au passage, des dérivés de ces neurostéroïdes sont à l'étude comme anticonvulsivants et comme anesthésique, du fait de leurs effets sur les récepteurs GABA. C'est le cas de l'alphaxolone, l'alphadolone, l'hydroxydione, et la minaxolone. La ganaxolone est étudiée pour le traitement de l’épilepsie. Précisons que classer ces neurostéroïdes dans les neurotransmetteurs est quelque peu problématique, vu qu'ils n'agissent pas comme des neurotransmetteurs usuels, mais qu'ils agissent quand même sur des récepteurs synaptiques.
D'autres neurostéroïdes n'ont pas d'effets sur les récepteurs du GABA/glutamate et ne sont pas formellement des neurotransmetteurs. Ils serviraient de neurotrophines, à savoir de molécules qui protègent les neurones des dommages, favorisent la plasticité synaptique et la croissance des axones/dendrites, sont impliquées dans la régénération du système nerveux et bien d'autres choses. Ce serait le cas de la DHEA (DeHydroEpiAndrostérone) et du DHEAS (DeHydroEpiAndrostérone Sulfate). Des chercheurs les ont aussi étudié comme traitement de divers affections neurologiques, comme la sclérose en plaque, les AVC, les traumatismes crâniens, etc. Mais ces tentatives n'ont rien donné de bien probant et il semblerait que ces traitements soient de fausses pistes.
Les neurostéroïdes ou leurs dérivés pourraient avoir un effet sur les dépressions post-partum (des dépressions qui surviennent après un accouchement), l'épilepsie cataméniale (des crises épileptiques qui surviennent uniquement lors des règles, ou que les règles aggravent fortement). En effet, ces maladies seraient liées à des fortes variations des taux d'hormones sexuelles, qui auraient un effet néfaste sur le cerveau. Soit que les hormones en elle-même agiraient sur le cerveau, soit qu'elles seraient converties en neurostéroïdes en trop grandes quantités, ce qui donne dans tous les cas des manifestations neuropsychiatriques délétères. Il est par exemple supposé que l'épilepsie cataméniale serait liée à un sevrage de neurostéroïdes induit par la baisse d’hormones femelles lors des règles. Mais tout cela n'est que supposition et la recherche est encore en cours sur le sujet.
