Neurosciences/Les récepteurs synaptiques
On a vu il y a quelques chapitres que la majorité des synapses sont des synapses chimiques, qui utilisent des neurotransmetteurs. Ces neurotransmetteurs, une fois libérés dans la synapse, agissent sur des molécules localisées sur la membrane du neurone post-synaptique : les récepteurs synaptiques. Le neurotransmetteur va se lier avec le récepteur, via une liaison chimique. Cette liaison va alors entraîner l'entrée d'ions dans le neurone. Ces récepteurs vont donc agir sur la perméabilité de la membrane neuronale aux ions, laissant passer ceux-ci ou les bloquant suivant leur état. Cela permet de polariser ou de dépolariser la membrane du neurone, facilitant ou empêchant ainsi l’occurrence d'un potentiel d'action.
Tous les neurones n'expriment pas les mêmes récepteurs : certains ont presque exclusivement des récepteurs dopaminergiques, d'autres sont purement sérotoninergiques, d'autres ont un mix de différents récepteurs, etc. Ainsi, certains neurotransmetteurs vont agir sur certaines régions du cerveau, où leurs récepteurs sont nombreux, mais n'auront pas d'effets sur les régions appauvris en leurs récepteurs. Les effets du neurotransmetteur dépendent donc de la localisation des récepteurs. Pour donner un exemple, les neurones sensibles à la dopamine sont localisés surtout dans le centre du vomissement et dans certaines aires motrices. Ainsi, la dopamine et ses agonistes ont une action motrice et émétique. Mais ce n'est pas une propriété du neurotransmetteur, ni de son récepteur : c'est une conséquence de l'activation de certaines aires cérébrales précises. On ne peut donc pas dire que les récepteurs à la dopamine ont une action émétique et motrice, ce qui est un abus de langage courant. Cette nuance comprise, nous allons quand même faire l'abus de langage dans le reste du chapitre, pour simplifier les explications.
Notons que les récepteurs ne sont pas sensibles qu'aux neurotransmetteurs, mais aussi à d'autres molécules semblables au neurotransmetteur. C'est le cas de nombreux médicaments du système nerveux, qui agissent sur certains récepteurs synaptiques. Suivant le type de récepteur ciblé, l'effet de la molécule sera différent. Si ces sosies activent le récepteur, ils peuvent remplacer la molécule originelle ou du moins simuler son action. On parle alors de molécules agonistes. D'autres substances vont se lier à un récepteur, mais ne vont pas activer celui-ci, qui restera fermé. La substance est alors dite antagoniste. Pour donner un exemple, la cabergoline (un médicament utilisé pour traiter la maladie de Parkinson) active certains récepteurs à la dopamine : on dit que la cabergoline est un agoniste de la dopamine. Plus connue, la caféine est un antagoniste des récepteurs à l'adénosine : elle se fixe sur les récepteurs de l'adénosine, mais les garde inactifs. Comme autre exemple, la naloxone est un antagoniste des récepteurs aux opioïdes, alors que la morphine en est un agoniste.

Précisons que les neurones peuvent ajouter ou retirer des récepteurs à leur surface. Par exemple, un neurone peut ajouter des récepteurs à la dopamine à sa surface, ce qui le rend plus sensible à la dopamine. Et inversement, il peut retirer des récepteurs de sa surface, ce qui le rend moins sensible. On parle de downregulation si le nombre de récepteurs diminue, et d'upregulation si le nombre de récepteurs synaptiques augmente. Il se produit quand le neurone est soumis régulièrement à de fortes doses d'un neurotransmetteur, ou au contraire à des doses trop basses. Le neurone s'adapte alors à la pénurie ou à l'excès et module sa sensibilité en fonction de ce qu'on lui demande. Par exemple, prenons le cas des récepteurs à la dopamine. Plus un neurone est soumis à de fortes doses de dopamine, plus il réduit le nombre de ses récepteurs à la dopamine, et il devient moins sensible à la dopamine.
Les différents types de récepteurs
[modifier | modifier le wikicode]Les récepteurs peuvent être classés en deux types : les récepteurs ionotropiques et métabotropes. La distinction se fait selon que le récepteur est séparé du canal ionique, ou que les deux soient fusionnés.
Les récepteurs ionotropiques forment une seule molécule avec le canal ionique. La liaison du neurotransmetteur modifie la forme du récepteur, qui s'ouvre et laisse passer un ion spécifique. Ces récepteurs ont pour particularité d'être très rapides, la fixation du neurotransmetteur ouvrant directement le canal ionique. Ils sont utilisés pour des réactions demandant des temps très faibles, de l'ordre de la milliseconde, rarement plus de la seconde.
Les récepteurs ionotropiques sont à comparer aux récepteurs métabotropes, des récepteurs sans canal ionique intégré, qui utilisent un intermédiaire chimique pour activer le canal ionique. Dans les grandes lignes, la fixation du neurotransmetteur sur le récepteur modifie la conformation de celui-ci. Sous cette nouvelle forme, il va libérer une molécule intermédiaire dans le cytosol de la cellule, qui va se déplacer jusqu’au canal ionique. L'intermédiaire va se lier au canal ionique et l'ouvrir. En conséquence, ces récepteurs sont relativement lents, dans le sens où ils mettent du temps à réagir à la fixation d'un neurotransmetteur. Ils sont utilisés pour des réactions relativement lentes, de l'ordre de la seconde au minimum, de l'heure ou de la journée pour les plus lents. En contrepartie, l'intermédiaire chimique peut non seulement ouvrir un canal ionique, mais aussi modifier l'expression des gènes du neurone, ou modifier leur métabolisme. Ils ont donc une action plus versatile que les récepteurs ionotropes.
 |
 |
Les récepteurs aux protéines G
[modifier | modifier le wikicode]Les récepteurs métabotropes utilisent tous un intermédiaire de la classe des protéines G, d'où leur nom de récepteurs liés aux protéines G. Les récepteurs eux-mêmes sont le plus souvent des protéines, les exceptions étant rares. Ces récepteurs sont intégrés à la membrane du neurone, qu'elles traversent en plusieurs endroits, en faisant un trajet relativement sinueux. Tous les récepteurs traversent la membrane en 7 endroits, formant 7 hélices transmembranaires. Celles-ci sont reliées avec 3 ponts situés au-dessus de la membrane et 3 ponts chimiques situées dans la cellule, sous la membrane. La portion exposée à l'environnement est celle qui se lie aux neurotransmetteurs, celle à l'intérieur permettant au récepteur de transmettre le signal du neurotransmetteur à l'intérieur de la cellule.

Ces récepteurs couplés aux protéines G sont classés en différents types, suivant le lieu de fixation des neurotransmetteurs et la méthode de liaison. Dans les grandes lignes, il existe trois classes principales, qui portent les noms de classe A, B et C. Les récepteurs de la classe A comprennent les récepteurs aux catécholamines, ainsi que des récepteurs olfactifs ou sensibles à la lumière (présents dans la rétine). Le récepteur le plus typique de cette classe est sans conteste la rhodopsine, une molécule qui capte la lumière dans la rétine.

Ces récepteurs sont reliés à des protéines G, appelées ainsi parce que leur activation fait intervenir de la guanosine triphosphate (GTP) ou diphosphate (GDP). Ces protéines G sont composées de trois unités, nommées Gamma, Alpha et Bêta. Les sous-unités Gamma et Bêta sont fortement liées entre elles, formant une sorte de tout dont l'unité Alpha peut se détacher dans certaines conditions. Elles peuvent se lier soit à du GDP, soit à du GTP. Au repos, quand le récepteur n'est pas lié à un neurotransmetteur, l'unité Alpha est liée à une molécule de GDP. L'activation des protéines G se produit quand le neurotransmetteur se lie au récepteur. La liaison du récepteur avec un neurotransmetteur va modifier la conformation de la protéine G. Celle-ci va alors libérer le GDP de l'unité Alpha pour le remplacer par du GTP. L'unité Alpha va alors se détacher et va alors soit servir d'intermédiaire de transmission, soit déclencher une cascade de réactions chimiques dans le neurone. Par la suite, un groupement phosphate va se détacher du GTP, transformant celui-ci en GDP. L'ensemble unité Alpha-GDP va lors se fixer sur une protéine G à laquelle il manque un groupement Alpha, la boucle est bouclée.
 |
 |
Pendant son voyage dans le cytoplasme, la protéine Alpha-GTP va interagir avec d'autres molécules. Dans le cas le plus simple, elle va se fixer directement au canal ionique et l'ouvrir. Mais ce cas est extrêmement rare. Dans la majorité des cas, la molécule Alpha-GTP va interagir avec un second intermédiaire, appelé second messager. Il s'agit soit d’adénylate cyclase, soit de phospholipase C. Dans le premier cas, l'Alpha-GTP va se fixer sur l'adénylate cyclase, ce qui va l'activer. Une fois activée, l'adénylate cyclase va catalyser la transformation d'ATP en AMP cyclique. Cet AMP cyclique va alors entraîner diverses cascades de réactions chimiques agissant sur l'expression des gènes dans le neurone. Dans le second cas, l'Alpha-GTP va se fixer sur la phospholipase C, qui se décomposera alors en inositol-triphosphate (IP3) et en diacylglycérol (DAG). Ces deux molécules vont agir sur des protéines kinase, qui faciliteront l'ouverture de canaux ioniques.

Précisons que la plupart des récepteurs couplés aux protéines G sont down- ou up-régulés par les neurones. C'est le cas des récepteurs métabotropes à la dopamine, la sérotonine, l'histamine, et bien d'autres encore. Par contre, certains récepteurs de la mélatonine font exception.
Les récepteurs aux monoamines
[modifier | modifier le wikicode]Les mono-amines ont chacune plusieurs récepteurs dédiés. Ainsi, il existe des récepteurs différents pour l'histamine, la dopamine, la sérotonine, ou la noradrénaline.
Les récepteurs histaminergiques
[modifier | modifier le wikicode]
Il existe plusieurs récepteurs à l'histamine, nommés récepteurs H1, H2, H3 et H4, et l'existence de récepteurs pour la recapture est supposée. Seuls les récepteurs H1 et H3, deux récepteurs métabotropes, sont présents dans le cerveau. Ils sont présents sur des neurones différents, certains neurones exprimant beaucoup plus de récepteurs H1 que H3, d'autres faisant l'inverse. L'action des récepteurs H1 semble être liée à l'état de veille, avec une action annexe sur l'anxiété. Leur activation stimule l'éveil et améliore la vigilance, au prix d'une augmentation possible de l'anxiété et la nervosité. À l'inverse, leur inhibition a un effet somnifère et anxiolytique. Le rôle des récepteurs H3 est encore mal connu, mais semble inhiber la libération des monoamines et de l'acétylcholine.
Les antagonistes de l'histamine utilisés pour agir sur le cerveau agissent sur les récepteurs H1, d'où leur nom d'antihistaminiques H1. Comme exemples, on peut citer la doxylamine, la niaprizine, l’alimémazine ou encore la prométhazine. Ils sont utilisés comme anti-naupathiques (contre le mal des transports), anti-émétiques, somnifères et anxiolytiques.
- L'effet le plus souvent recherché est anti-naupathique, ce qui explique qu'ils soient utilisés contre le mal des transports.
- Compte tenu de ce qui a été dit dans le paragraphe précédent, on devine qu'ils réduisent la vigilance et induisent une somnolence. Cela explique que de nombreux médicaments contre les vomissements font dormir ou rendent somnolents. Mais peu de médicaments antihistaminiques sont utilisés comme somnifères, et les rares qui le sont, sont souvent proposés en traitement de seconde intention.
- Ces principes actifs ont aussi un léger effet anxiolytique, plus faible que les benzodiazépines, mais tout de même appréciable. L'anxiolyse modérée qu'ils génèrent est souvent utilisée pour traiter les formes mineures d'anxiété, mais ne rend pas suffisamment service pour soigner les troubles anxieux psychiatriques. Ils peuvent servir, par exemple, à traiter les problèmes d'endormissements liés à une anxiété non-pathologique, à réduire la tension avant un examen, plus rarement comme prémédication avant une anesthésie, ou pour d'autres problèmes du genre.
Les récepteurs dopaminergiques
[modifier | modifier le wikicode]Il existe 5 types de récepteurs à la dopamine, tous métabotropes, respectivement nommés récepteurs D1, D2, D3, D4 et D5. Ils sont classés en deux types : les D1-like et D2-like. La classe des récepteurs D1-like comprend le récepteur D1 et D5, alors que les récepteurs de type D2-like comprennent les récepteurs D2, D3 et D4.

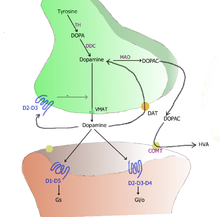
Les neurones peuvent recycler la dopamine qu'ils émettent. Ils disposent pour cela d'un récepteur de recapture, qui récupère la dopamine présente dans la synapse. La dopamine captée par ce transporteur est alors recyclée, soit en étant brisées en molécules élémentaires, soit en étant réincorporée dans des vésicules synaptiques. Ce récepteur, appelé récepteur de recapture de la dopamine, ou DAT, est impliqué dans diverses maladies. Certains médicaments, les inhibiteurs de la recapture de la dopamine, empêchent ce récepteur de fonctionner. La dopamine ne pouvant être recapturée, le taux de dopamine augmente dans les synapses. Cela permet de signer des maladies causées par un manque de dopamine dans les synapses, comme la maladie de Parkinson.
Les récepteurs dopaminergiques sont sensibles à la dopamine, ainsi qu'à divers agonistes. Les agonistes dopaminergiques sont assez divers, mais ils ont tous les mêmes effets : élévation de l'humeur pouvant aller jusqu’à l'euphorie, augmentation de l'activité (hyperactivité), accélération motrice et psychique, amélioration de la vigilance, réduction de la fatigue et des besoins de sommeil, amélioration de la confiance en soi, désinhibition et impulsivité, parfois agressivité ou irritabilité, coupent l'appétit, etc. Ces effets sont d'ailleurs assez similaires aux symptômes des états maniaques observés chez les bipolaires, ce qui traduirait une altération dopaminergique chez ces patients. À fortes doses, les agonistes dopaminergiques entraînent des symptômes psychotiques : délires, hallucinations, désorganisation de la pensée et du comportement. À l'exception des symptômes psychotiques, ces effets peuvent aussi être utilisés en thérapeutique, mais aussi à des fins bien moins recommandables.
- Ils sont utilisés pour traiter la maladie de Parkinson, qui est causée par un déficit en dopamine dans certaines aires cérébrales. L'effet recherché est alors la stimulation psychomotrice.
- Ils servent de traitement d'appoint pour la narcolepsie, en raison de leur effet excitant. Ils améliorent l'état d'éveil de ces patients, ce qui les empêche de s’endormir spontanément.
- En psychiatrie, ils sont utilisés pour soigner le trouble déficitaire de l'attention, ou TDAH, un trouble caractérisé par une hyperactivité, une inattention et de l'impulsivité. Les agonistes dopaminergiques ont tendance à améliorer l'attention de ces patients, à calmer leur agitation et à réduire leur activité, alors qu'ils ont l'effet inverse chez les sujets sains ! Leur effet dans le TDAH fait penser à certains que ces médicaments améliorent l'attention et auraient un effet pro-cognitif, mais rien n'est plus faux. Les études ont montré qu'ils n’entraînaient pas d'augmentation de performance chez les sujets sains et pouvaient même réduire les performances chez certains sujets... Le traitement le plus donné dans cette indication est la ritaline, avec des modalités de prescription différentes selon les pays.
- Beaucoup plus rarement, ils sont utilisés comme antidépresseur, soit en seconde intention, soit en complément d'un traitement sérotoninergique. L'effet recherché est alors une élévation de l'humeur et de l'activité, ainsi que la stimulation psychomotrice et l'augmentation de la confiance en soi. Ils soignent alors l'anhédonie et le ralentissement psychomoteur chez les patients atteints, dans certaines formes de dépression. Comme exemple, on pourrait citer la ritaline/le modafinil, dont les indications officielles comprennent la dépression majeure. Mais le point suivant explique qu'ils ne soient que très rarement utilisés.
- Tous, sans exception, ont un potentiel addictif majeur, ce qui explique que certains soient utilisés comme drogues. Formellement, la cocaïne et l’héroïne ont un effet dopaminergique avéré qui explique leur caractère addictif destructeur. On peut aussi citer les amphétamines, qui inhibent la recapture de la dopamine et de la noradrénaline, en plus de stimuler la libération de dopamine.
- Plus rarement, ils sont utilisés comme coupe-faim, afin de diminuer l'obésité. C'était notamment le cas du malheureusement connu médiator, un dérivé d'une amphétamine à l'effet anorexigène.
- Ils ont aussi un effet émétique, à savoir qu'ils font vomir.
À l'inverse, il existe aussi des antagonistes de la dopamine, qui empêchent la dopamine d'agir sur les récepteurs. Ces antagonistes ont des utilisations thérapeutiques en psychiatrie, mais aussi en gastro-entérologie !
- En psychiatrie, ils sont utilisés pour leur effet anti-psychotique/neuroleptique, à savoir qu'ils calment les délires, hallucinations et symptômes de désorganisation. Cette triade de symptôme est caractéristique des troubles psychotiques, à savoir la schizophrénie et les troubles délirants. Les neuroleptiques sont les traitements de choix pour ces maladies, qu'ils sont les seuls à soigner. La découverte de ces principes actifs a été une révolution dans le domaine de la psychiatrie, permettant à des patients de recevoir enfin des soins dignes de ce nom et de quitter les asiles où ils restaient parfois enfermés en attendant une éventuelle rémission... Tous les neuroleptiques sont supposés agir sur les récepteurs D2, qui seraient suractivés dans la schizophrénie et les troubles délirants.
- Ils sont aussi utilisés pour leur effet anti-émétique. La plupart des anti-vomitifs disponibles en pharmacie sont d'ailleurs des neuroleptiques dits cachés. C'est le cas de la dompéridone (motillium), du primperan, du vogalène, et de bien d'autres encore. Leur effet est lié à la présence de récepteurs dopaminergiques dans le centre du vomissement, l'aire cérébrale chargée de ce réflexe digestif.
Les récepteurs adrénergiques
[modifier | modifier le wikicode]

Noradrénaline et la noradrénaline se fixent aux mêmes récepteurs adrénergiques, ce qui explique que les deux ont plus ou moins le même effet sur les neurones. Ils sont au nombre de cinq et se regroupent dans deux classes aux doux noms de récepteurs alpha et récepteurs bêta. On distingue ainsi les récepteurs , , , et . Là encore, on trouve de plus un récepteur de recapture, appelé NET.
Les récepteurs et sont localisés en divers endroits dans les synapses. Sur le neurone post-synaptique, on trouve tous les récepteurs et , sans exceptions. Par contre, le neurone pré-synaptique possède lui aussi des récepteurs adrénergiques sur sa membrane de surface. Ces récepteurs pré-synaptiques adrénergiques sont tous des récepteurs de type .

Tous les récepteurs ne sont pas présents dans le cerveau, ou du moins pas en nombre suffisant pour avoir un effet notable. Les récepteurs sont impliqués dans la contraction des muscles lisses, mais sont peu présents dans le cerveau. Les récepteurs sont eux aussi impliqués dans la contraction musculaire, mais on les trouve aussi dans le cerveau et dans bien d'autres régions du système nerveux. Leur activation stimule le neurone post-synaptique et favorise la libération de neurotransmetteurs divers, comme la dopamine ou la mélatonine. Enfin, les récepteurs ont des fonctions assez diverses, allant de la contraction des muscles lisses, de la contraction du muscle cardiaque, la production de glucose par le foie, etc.

Les médicaments qui agissent sur des récepteurs sont nombreux. Les antagonistes de la noradrénaline portent le nom de bêta-bloquants et sont souvent utilisés pour traiter les problèmes cardiaques (le cœur étant rempli de récepteurs adrénergiques). Leur utilisation en psychiatrie ou en neurologie est beaucoup plus rare et aucune indication fiable n'est à l'ordre du jour. Cependant, ils pourraient réduire l'anxiété et calmer l'agitation, ce qui pourrait en faire des anxiolytiques, s'ils n'avaient pas d'effets cardiaques aussi importants. Ils peuvent aussi perturber la mémorisation des émotions intenses, la noradrénaline ayant un grand rôle dans la mémorisation émotionnelle. Cet effet, ajouté à l'anxiolyse, pourrait permettre de traiter les troubles anxieux traumatiques, comme le syndrome de stress post-traumatique, mais rien n'est moins sûr à l'heure actuelle.
D'autres noradrénergiques agissent sur le récepteur de recapture NET, d'où leur nom d'inhibiteur de la recapture de la noradrénaline (IRN). Ils sont utilisés comme traitement pour la dépression. Le tout premier traitement antidépresseur était d'ailleurs un inhibiteur de la recapture de la noradrénaline, appelé réboxétine. Il a été découvert par hasard, suite à des essais cliniques comme traitement dans d'autres indications et a été le premier antidépresseur commercialisé. Les IRN sont utilisés comme traitement contre la dépression, mais sont parfois utilisés hors-indication officielle contre les troubles anxieux lourds. Mais leur effet réel est loin d'être connu, même s'il semblerait que leur efficacité contre la dépression soit au mieux faible, voire totalement inefficaces. Si l'on ajoute à cela les lourds effets secondaires, notamment cardiaques, on comprend pourquoi il s'agit d'une classe d'antidépresseurs très peu utilisée.
Les récepteurs sérotoninergiques
[modifier | modifier le wikicode]
Les récepteurs à la sérotonine sont présents à des degrés divers dans diverses zones du cerveau et du reste du corps. Ils sont au nombre de 13 et sont classés en 7 types qui portent les noms de récepteurs 5-HT1, 5-HT2, 5-HT3, 5-HT4, 5-HT5, 5-HT6 et 5-HT7. Leur nombre de 13 récepteurs différents s'explique par le fait que les récepteurs 5-HT1 et 5HT2 possèdent plusieurs sous-types, respectivement appelés récepteurs 5-HT1A, 5-HT1B, 5-HT1D, 5-HT1E, 5-HT1F et 5-HT2A, 5-HT2B, 5-HT2C. À l'exception du récepteur 5-HT3, tous sont des récepteurs métabotropes. Ceux-ci ont des effets très divers, certaines facilitant l'entrée de potassium dans la cellule, tandis que d'autres en facilitent la sortie. Seul le récepteur 5-HT3, ionotrope, a un rôle clair : il facilite l'entrée de calcium et de potassium dans la cellule.
Ces différents types de récepteurs sont répartis dans le cerveau, certaines aires étant riches en un type de récepteurs et pauvre en d'autres. Par exemple, certaines aires cérébrales sont riches en récepteurs 5HT3, mais pauvres en autres récepteurs. La conséquence est que les agonistes/antagonistes de chaque type de récepteur ont des effets neurologiques ou psychiatriques différents. Par exemple, les antagonistes du récepteur 5HT3 vont surtout agir sur les aires cérébrales du vomissement, mais assez peu sur les aires liées à la cognition ou la perception. Ils font de bons antiémétiques, mais n'ont pas d'autre effet neuropsychiatriques notables. Par contre, les agonistes des récepteurs 5HT2A activent le cortex visuel et les aires liées à la cognition. Leur effet principal est avant tout délirant et hallucinogène, mais ils ont aussi un effet euphorisant assez marqué. Le LSD est justement un antagoniste des récepteurs 5HT2A, ce qui explique le fait qu'il entraîne des troubles de la perception, de l'euphorie, ainsi que des délires et hallucinations.

La sérotonine est recapturée par des récepteurs pré-synaptiques, qui captent la sérotonine dans la synapse. Le but de ces récepteurs SERT est de capter la sérotonine relarguée dans la synapse pour la recycler ou la mettre en réserve. Comme avec la dopamine, il existe des médicaments qui bloquent ce transporteur, afin d'augmenter le taux de sérotonine intra-synaptique. Ces médicaments, les inhibiteurs sélectifs de la recapture de la sérotonine, diminuent la recapture de la sérotonine afin de saturer les synapses de sérotonine. Ils sont utilisés comme anti-dépresseurs et anxiolytiques, mais aussi pour soigner les troubles obsessionnels-compulsifs et d'autres pathologies psychiatriques.
Les récepteurs mélatoninergiques
[modifier | modifier le wikicode]Il existe plusieurs récepteurs à la mélatonine, qui sont classés en trois : les récepteurs MT1, MT2 et MT3. Ce sont tous des récepteurs couplés à des protéines G. Le récepteur MT1 est exprimé dans le cerveau, alors que le MT2 est présent uniquement dans la rétine. Le récepteur MT3 n'est présent que dans le cerveau de certains animaux, mais est absent chez les mammifères.
Une différence importante entre les deux récepteurs MT1 et MT2 s'observe quand on expose un neurone mélatoninergique à des doses physiologiques de mélatonine durant de longues périodes. Pour le récepteur MT1, il n'y a pas d'adaptation, contrairement au récepteur MT2. Concrètement, cela veut dire que est que le récepteur MT1 garde une sensibilité constante à la mélatonine alors que le récepteur MT2 se désensibilise rapidement. De plus, le nombre de récepteurs MT1 reste le même (il n'y a ni disparition ni ajout), alors qu'inversement, le nombre de récepteur MT2 à la surface d'un neurone s'adapte en fonction des doses. Quand un neurone mélatoninergique est exposé à des doses assez fortes durant longtemps, les récepteurs MT2 quittent la membrane cellulaire et sont internalisés dans le neurone. Pour résumer, les récepteurs MT2 se désensibilisent et s'internalise rapidement, alors que les récepteurs MT1 ne le font pas. Cela explique pourquoi il n'y a pas de phénomènes de tolérance (quand un médicament perd de l'effet quand on l'utilise longtemps) pour la mélatonine, du moins pour les effets sur le cerveau riche en récepteurs MT1. En soi, la désensibilisation et l'internalisation sont deux phénomènes très courants chez les récepteurs aux protéines G et il est assez intéressant que le récepteur MT1 en soi épargné.
Les récepteurs des neurotransmetteurs aminés
[modifier | modifier le wikicode]Les récepteurs au glutamate et au GABA sont relativement similaires, malgré de nombreuses différences. Dans ce qui va suivre, nous allons voir les récepteurs du glutamate et du GABA. Il faut cependant noter que ceux-ci sont certes spécialisés, mais peuvent réagir à d'autres molécules que le glutamate et le GABA. Par exemple, certains récepteurs au glutamate vont se lier non seulement au glutamate, mais aussi à la glycine ou à la molécule de NMDA.
Les récepteurs au GABA et au glutamate sont de plus modulables, dans le sens où leur sensibilité peut être modifiée par la présence de certaines substances. Ces dernières sont appelées des modulateurs allostériques. Ils peuvent s'attacher au récepteur et en modifier la conformation spatiale. Le récepteur se déforme alors plus ou moins et se réorganise, ce qui modifie sa sensibilité et son efficacité. Pour les récepteurs au GAB/gutamate, les modulateurs allostériques en question sont des neurostéroïdes. Certains rendent le récepteur plus sensible et ont un effet excitateur, ce qui fait qu'ils sont appelés des modulateurs allostériques positifs, ou encore des agonistes allostériques. D'autres rendent le récepteur moins sensible et ont un effet globalement inhibiteur, ce qui fait qu'ils sont appelés des modulateurs allostériques négatifs, ou encore des antagonistes allostériques.
Les récepteurs du glutamate
[modifier | modifier le wikicode]Les récepteurs du glutamate sont assez nombreux, certains étant ionotropes et d'autres des récepteurs couplés aux protéines G. Trois d'entre eux sont des récepteurs ionotropes : les récepteurs NMDA, kaïnate et AMPA. La majorité des synapses glutaminergiques possèdent à la fois des récepteurs NMDA et AMPA, mais certaines synapses pourraient n'avoir que des récepteurs NMDA.
Les récepteurs NMDA
[modifier | modifier le wikicode]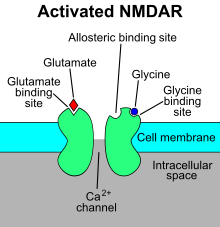
Le récepteur NMDA est un récepteur ionotrope activé par le glutamate, la glycine et la molécule de NMDA. Leur canal ionique laisse passer en priorité l'ion calcium, ainsi que les ions potassium et sodium, dans une moindre mesure. Ces ions étant chargés positivement, l’ouverture de ces canaux entraîne naturellement une augmentation du potentiel membranaire. Ces récepteurs ont donc un effet excitateur, comme nous l'avions déjà dit dans le chapitre précédent, quand nous avions abordé le glutamate. Il s'agit de récepteurs qui, une fois ouvert, permettent de polariser le neurone (ce qui explique que le glutamate soit un neurotransmetteur excitateur). Le fait que ceux-ci laissent entrer le calcium dans la cellule explique le fait que le glutamate soit excito-toxique à forte dose. En effet, le calcium est un poison pour les cellules, à forte dose. Une sur-activation des récepteurs NMDA permet à de fortes doses de calcium de rentrer dans la cellule, d'où un effet toxique sur les neurones.
Il faut noter que le glutamate et la glycine ne se lient pas au récepteur au même endroit, mais à des zones différentes de la molécule du récepteur. La première zone permet à une molécule de glutamate de se lier au récepteur. La molécule de glycine peut se lier sur un second site. Un troisième site permet de fermer le pore, même si les deux autres sites sont effectivement occupés par du glutamate ou de la glycine. Il faut préciser que le pore peut parfois être bloqué par une molécule, empêchant le récepteur de fonctionner. Généralement, les récepteurs NMDA sont occupés par un ion magnésium, qui bloque le pore. Le récepteur NMDA ne peut s'ouvrir que si l'ion magnésium est dégagé du pore, ce qui n'arrive que quand le neurone est suffisamment dépolarisé.
Divers neurostéroïdes sont des modulateurs allostériques du récepteur NMDA, comme la DHEAS. Certains sont des modulateurs positifs (excitateurs), d'autres des modulateurs négatifs (inhibiteurs).
Les récepteurs kaïnate et AMPA
[modifier | modifier le wikicode]Les récepteurs kaïnate et récepteurs AMPA sont sensibles au glutamate. Ils sont aussi sensibles à d'autres molécules : les récepteurs kaïnate sont sensible aux molécules de kaïnate (d'où leur nom), alors que les récepteurs AMPA sont sensibles à la molécule d'AMPA. Ce sont des récepteurs ionotropes perméables au sodium et au potassium.
Aparté : les synapses silencieuses
[modifier | modifier le wikicode]La plupart des synapses glutaminergiques ont une activité synaptique soutenue, de nature excitatrice. Mais certaines synapses glutaminergiques ont la particularité d'être inactives dans des conditions physiologiques normales, d'où leur nom de synapse silencieuse. Ces synapses sont très courantes lors du développement du cerveau et peuvent être vue comme des synapses immatures. La plupart disparaissent au cours du développement et se transforment en synapses normales. Il reste cependant quelques synapses de ce type dans le cerveau adulte, dans une aire cérébrale appelée l'hippocampe. Elles auraient un rôle à jouer dans la mémorisation, mais rien de bien certain à l'heure actuelle.
Une hypothèse suppose que les synapses silencieuses ne possèdent que des récepteurs NMDA, mais pas de récepteurs AMPA. Elles peuvent cependant évoluer en synapses normales, si des récepteurs AMPA apparaissent dans de telles synapses. Si l'hypothèse semble valide pour un grand nombre de synapses silencieuses, et explique de nombreuses observations physiologiques, quelques synapses semblent ne pas coller à cette explication. Une explication alternative est que les synapses silencieuses sont des synapses normales, avec des récepteurs NMDA et AMPA, mais que le neurone pré-synaptique émet trop peu de glutamate dedans. Les faibles quantités de glutamates émises dans la synapse peuvent activer les récepteurs NMDA, mais pas les récepteurs AMPA. En effet, les récepteurs NMDA sont plus sensibles au glutamate que ne le sont les récepteurs AMPA. Si du glutamate est émis à des concentrations adéquates, les récepteurs NMDA s'activent mais pas les récepteurs AMPA. Le résultat est alors insuffisant pour exciter le neurone post-synaptique, d'où le fait que la synapse reste silencieuse.

Les récepteurs du GABA
[modifier | modifier le wikicode]Le GABA peut agir sur deux récepteurs, qui portent le nom de récepteur GABA-A et GABA-B. Les premiers sont ionotropes, tandis que les seconds sont métabotropes. Ces deux récepteurs sont notamment la cible de l'alcool (l'éthanol, pour être précis), ainsi de divers somnifères, comme les benzodiazépines et barbituriques.
Les récepteurs GABA-A
[modifier | modifier le wikicode]Le récepteur GABA-A est un récepteur qui laisse passer les ions chlore. Dans le cerveau d'un adulte, ce récepteur permet l'entrée de chlore dans la cellule, ce qui l'hyperpolarise, d'où le caractère inhibiteur du GABA. Mais dans le cerveau en développement, les neurones sont plus chargés en chlore que le milieu extérieur : le récepteur va permettre la sortie du chlore des neurones, ce qui entraine un effet excitateur !
Les récepteurs GABA-A sont formés par l'assemblage de plusieurs unités, des morceaux de la molécule finale. Il existe plusieurs types d'unités différentes, les principales étant appelées alpha, bêta et gamma. Tous les récepteurs GABA-A se forment en assemblant 5 unités ensemble, les unités n'étant forcément identiques. Un récepteur GABA-A typique est constitué de deux unités alpha, deux unités bêta et une autre unité (généralement gamma, mais pas toujours). Mais les unités en question varient beaucoup d'un récepteur à l'autre, la seule contrainte étant qu'il semble que tous aient au moins une unité alpha et une unité bêta. On dit que le récepteur GABA-A est un hétéro-penta-mère : mère pour dire que la molécule est formée par assemblage de sous-molécules, hétéro- pour dire que les unités d'un récepteur ne sont pas identiques, et penta- pour dire qu'il y a cinq unités.

Le récepteur a des sites de fixation, des endroits où les molécules vont se fixer au récepteur. Ces sites de fixation sont spécifiques à une molécule précise, ce qui signifie qu'il y a un site de fixation du GABA, un site de fixation des barbituriques, un site de fixation des benzodiazépines, un site de fixation de l'éthanol, d'autres pour les neurostéroïdes, etc. Les sites de fixation pour le GABA se situent entre une unité alpha et une unité bêta. Les autres sites de fixation sont situés ailleurs et sont utilisées par d'autres molécules, comme certains anesthésiques, des médicaments appelés benzodiazépines, et quelques autres molécules. D'autres molécules, comme les neurostéroides ou l'alcool, se fixent sur certaines unités directement.

Chaque type d'unité a des sous-types, ce qui fait qu'il existe des unités alpha-1, alpha-2, beta-1, etc. En outre, il existe d'autres unités, en plus des unités alpha, beta et gamma : les unités delta, epsilon, pi, rho et thêta. Au final, la nomenclature des unités des récepteurs GABA est assez compliquée. Elle est résumée dans le tableau ci-dessous.
| Nombre de sous-types | Noms des sous-types d'unité | |
|---|---|---|
| Alpha | Six sous-types | GABRA1, GABRA2, GABRA3, GABRA4, GABRA5, GABRA6, aussi nommés α1, α2, α3, α4, α5 et α6 |
| Bêta | Trois sous-types | GABRB1, GABRB2, GABRB3, aussi nommés β1, β2, β3 |
| Gamma | Trois sous-types | GABRG1, GABRG2, GABRG3, aussi nommés γ1, γ2, γ3 |
| Pi | Pas de sous-type | |
| Théta | Pas de sous-type | |
| Oméga | Pas de sous-type | |
| Epsilon | Pas de sous-type | |
| Rho | Trois sous-types | GABRR1, GABRR2, GABRR3 |

Le récepteur GABA-A le plus commun contient deux unités alpha-1, deux unités bêta-2 et une unité gamma (gamma-1 ou 2, surtout 1). Il y a donc deux sites de fixation pour le GABA et un pour les benzodiazépines, comme montré ci-contre. Il faut noter que les différents récepteurs ont une fonction physiologique distincte, qui dépend des unités du récepteur. Par exemple, certains récepteurs GABA vont avoir un effet anxiolytique, d'autres un effet sédatif, d'autres un effet anti-convulsivant, etc. Typiquement, le rôle physiologique du récepteur a l'air de surtout dépendre des unités alpha, les plus étudiées. Les rôles connus sont les suivants : sédation et anti-épileptique pour l'unité alpha-1, anxiolytique pour les unités alpha-2 et alpha-3, mémoire pour le récepteur alpha-5, mal connu pour les autres. Quelques exemples sont donnés dans le schéma ci-dessous.

Le récepteur GABA-B
[modifier | modifier le wikicode]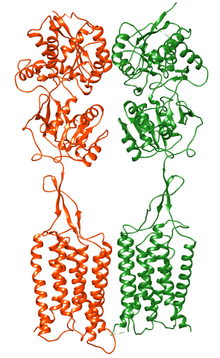
Le récepteur GABA-B est un récepteur métabotrope lié à des canaux ioniques au Potassium. L'entrée du Potassium hyperpolarise les neurones, ce qui fait que ces récepteurs GABA-B ont une action inhibitrice. C'est un hétéro-dimère, ce qui veut dire qu'il est composé de plusieurs unités différentes, comme beaucoup de récepteurs couplés à des protéines G. Il est composé de deux unités, appelées GB1 et GB2. L'unité GB1 existe en deux formes différentes, appelées GB1a et GB1b, ce qui fait que le récepteurs GABA-B existe lui aussi en deux formes distinctes. Les deux formes sont localisées à des endroits différents : la forme GB1a est surtout localisé sur les neurones pré-synaptiques, au niveau des axones, alors que la forme GB1b est localisé sur les neurones post-synaptiques, au niveau des dendrites.

Les récepteurs de recapture du GABA et du glutamate
[modifier | modifier le wikicode]La recapture du GABA et du glutamate est réalisée par les cellules gliales, ainsi que par les neurones pour le GABA. Le premier mécanisme de recapture du GABA et du glutamate implique la coopération des neurones et des cellules gliales. Les cellules gliales peuvent capturer le GABA et le glutamate, pour les convertir en glutamine. La glutamine ainsi produite est alors larguée par les cellules gliales, puis capturée par les neurones grâce à un récepteur de recapture de la glutamine. Le second mécanisme de recapture est spécifique au GABA et n'implique que les neurones. Il implique un unique récepteur de recapture du GABA, sans passage par un intermédiaire comme la glutamine.
 |
 |
 |
Les récepteurs à l'acétylcholine
[modifier | modifier le wikicode]
L'acétylcholine peut se lier à deux types de récepteurs : les récepteurs muscariniques et nicotiniques. Les récepteurs nicotiniques sont des récepteurs ionotropes, alors que les récepteurs muscariniques sont métabotropes. Il n'y a pas de récepteurs pour la recapture de l'acétylcholine proprement dite. Cependant, les récepteurs CT peuvent recapturer la choline, un précurseur de l'acétylcholine.
Les récepteurs de l'acétylcholine ont une structure qui ressemble beaucoup à celle des récepteurs de l'histamine. Différentes analyses ont montré que près de 50% de la structure de ces récepteurs est partagée, identique entre récepteurs cholinergiques et histaminergiques. Il faut dire que l'histamine et l'acétylcholine ont une structure chimique assez semblable et il n'est pas étonnant que cela se répercute sur la forme de leurs récepteurs respectifs. Une conséquence de cela est que les médicaments qui agissent sur les récepteurs histaminergiques vont aussi agir sur les récepteurs cholinergiques et réciproquement. L'effet exact dépend de la dose, du médicament, du récepteur, etc. Mais il existe et peut avoir des implications pharmacologiques. Les effets secondaires des anti-histaminiques sont par exemple liés à leur effet inhibiteur sur les récepteurs cholinergiques.
Les récepteurs muscariniques
[modifier | modifier le wikicode]Les récepteurs muscariniques sont des récepteurs métabotropes, sensible aussi bien à l'acétylcholine qu'à la muscarine (d'où leur nom), liés à un canal ionique perméable au potassium. Il en existe 5 types connus à l'heure actuelle, qui sont appelés les récepteurs M1, M2, M3, M4 et M5. Les récepteurs M1, M3 et M5 seraient excitateurs, alors que les récepteurs M2 et M4 seraient inhibiteurs. Ils sont sensibles à différents agonistes ou antagonistes.
La muscarine est le premier agoniste identifié par les scientifiques ce qui explique le nom donné au récepteur. Celle-ci agit majoritairement sur le système nerveux périphérique (elle ne traverse pas la barrière hémato-encéphalique à de faibles concentrations), pas trop sur le système nerveux central. Elle entraine une hyper-salivation, une augmentation des sécrétions lacrymales, une hyper-sudation, vomissements et diarrhées, augmentation des urines, sur-sécrétion gastrique, etc. On peut résumer ses effets sur le système périphérique par une hypersécrétion, que ce soit pour les larmes, le suc gastrique, l'urine, la transpiration et bien d'autres. À de plus fortes doses, elle agit sur le cerveau, ce qui peut entraîner une fièvre, des tremblements et des convulsions.
Les récepteurs nicotiniques
[modifier | modifier le wikicode]
Les récepteurs nicotiniques sont des récepteurs ionotropes, perméables aux ions sodium et potassium. Ils sont sensibles aussi bien à l'acétylcholine et à la nicotine (d'où leur nom). Le récepteur nicotinique est composé, comme les récepteurs muscariniques, de cinq unités disposées en cercle autour du pore central, le tout ayant une structure semblable aux récepteurs GABA-A. Dans le récepteur nicotinique, on trouve quatre unités différentes, dont une est en double. Elles portent les noms d'unités alpha, bêta, delta et epsilon, l'unité alpha étant en double. La molécule d'acétylcholine se lie aux deux unités alpha, à raison d'une molécule par unité : il faut donc que deux molécules d'acétylcholine se lient au récepteur pour que le pore s'ouvre. Cela explique que le récepteur soit assez peu sensible, dans le sens où il faut que la concentration en acétylcholine dans la synapse soit très forte pour qu'il s'ouvre.
Chez les vertébrés, il existe plusieurs types de récepteurs nicotiniques et leur classification n'est pas simple. Les différences entre les types et sous-types sont liés aux unités alpha, bêta, delta et epsilon. En effet, il existe plusieurs formes d'unité alpha, bêta, epsilon et gamma, qui se retrouvent à des degrés différents suivant le type de récepteur. Dans les grandes lignes, il existe deux types principaux de récepteurs nicotiniques, qui portent les noms de récepteurs N1 et N2. Les récepteurs N1 sont présents surtout dans le système nerveux, alors que les récepteurs N2 sont localisés uniquement sur les muscles (plus précisément sur les synapses entre muscles et neurones moteurs). Ce qui leur vaut respectivement les noms de récepteurs de type neuronal et musculaire. Les récepteurs N1 sont perméables au sodium et au potassium, alors que les récepteurs N2 semblent surtout être perméables au sodium uniquement. Précisons qu'il existe trois sous-types de récepteurs N1, notés types I, II et III, ce dernier étant lui aussi subdivisé en trois sous-types.
| Récepteurs de type neuronal | Récepteurs de type musculaire | ||||
|---|---|---|---|---|---|
| I | II | III | IV | ||
| α9, α10 | α7, α8 | 1 | 2 | 3 | α1, β1, δ, γ, ε |
| α2, α3, α4, α6 | β2, β4 | β3, α5 | |||
Outre l'acétylcholine, les récepteurs nicotiniques réagissent à d'autres molécules : la nicotine et le curare sont les plus communs. Là où la nicotine est un agoniste du récepteur, le curare en est un antagoniste.
Le curare n'agit que sur les muscles, vu qu'il ne peut pas atteindre le cerveau (en termes techniques, il ne peut pas traverser la barrière hématoencéphalique). L'effet du curare est un relâchement musculaire, les muscles ayant alors des difficultés à se contracter. Cela peut aller jusqu'à une paralysie complète. Cette paralysie musculaire entraîne, à fortes doses, un arrêt des muscles respiratoires, ce qui peut entraîner la mort. Cet effet de paralysie est parfois recherché. En effet, le curare (ou du moins des molécules dérivées) est utilisé lors des anesthésies générales, afin de décontracter totalement les muscles pour faciliter une chirurgie quelconque. Évidemment, cette anesthésie par le curare est complétée par une assistance respiratoire, pour compenser l'arrêt respiratoire.
La nicotine, au contraire d curare, agit aussi bien sur le cerveau que sur les autres organes. Les neurones sensibles à la nicotine sont essentiellement des neurones dopaminergiques, impliqués dans ce qu'on appelle le système de récompense(on l'abordera dans un chapitre ultérieur). Dans les grandes lignes, la nicotine induit une production supplémentaire de dopamine. L'effet est donc une légère euphorie, couplée à une sensation de plaisir. Un autre effet à court-terme sur le cerveau est son effet stimulant : il améliore la concentration et l'attention, du moins sur le court-terme. À plus long-terme, elle entraîne une dépendance, en lien avec son action sur les neurones dopaminergiques.
Les récepteurs opioïdes
[modifier | modifier le wikicode]Les récepteurs opioïdes sont sensibles aux substances opioïdes, qu'elles soient endogènes ou artificielles. Il existe plusieurs récepteurs opioïdes, les scientifiques ayant surtout étudié les trois récepteurs métabotropes , et . Deux autres récepteurs, nommés zêta et récepteur à la nociceptine ont été identifiés, mais leur fonction et leur structure est moins bien connue.
Les types de récepteurs opioïdes
[modifier | modifier le wikicode]Les trois récepteurs , et sont chacun codés par un seul gène, qui portent les noms de MOR pour mu, DOR pour delta et KOR pour kappa. L'étude des récepteurs opioïdes a fait de nombreux progrès une fois les trois gènes MOR, DOR et KOR découverts. Les scientifiques ont notamment réussi à désactiver ces gènes sur des souris génétiquement modifiées, ce qui a permis d'étudier la manière dont elles réagissent aux opioïdes exogènes ou endogènes. Grâce à ces études, on sait que chaque récepteur est activé par certains peptides opioïdes, mais pas tous. Par exemple, la morphine agit surtout sur les récepteurs mu, mais pas sur les récepteurs delta et kappa.

Le récepteur mu est très sensible aux enképhalines et aux bêta-endorphines, mais est peu activé par les autres peptides opioïdes. Il en existe trois sous-types, appelés , et , chacun d'entre eux réagissant différemment aux neuropeptides. Les canaux ioniques associés sont des canaux Calcium/potassium pour les récepteurs mu. L'activation du récepteur mu favorise la sortie de Potassium de la cellule, mais empêche l'entrée de Calcium dans le neurone.

Le récepteur Kappa est un récepteur métabotrope sensibles aux dynorphines.
| Récepteurs | Mu | Delta | Kappa | Nocip |
|---|---|---|---|---|
| Enképhalines | X | X | ||
| Endorphines | X | |||
| Endomorphines | X | |||
| Dynorphines | X | |||
| Nociceptine | X |
L'action des récepteurs opioïdes
[modifier | modifier le wikicode]Les récepteurs opioïdes sont tous inhibiteurs, leur action entrainant une réduction de l'activité du neurone. Ils ont tous une action analgésique, avec quelques actions annexes qui vont d'un effet anxiolytique à une action euphorisante, en passant par une addiction, selon les récepteurs. Les effets sont communs à tous les opioïdes.
- Leur utilisation médicale la plus connue est de loin l'effet contre la douleur, l'analgésie. Les opioïdes sont utilisés pour lutter contre les douleurs chroniques ou très intenses. Cette action serait causée par son action au niveau du cerveau, dans les aires cérébrales de la perception de la douleur, aussi à une action au niveau de la transmission nociceptive dans la moelle épinière. Non seulement la douleur serait moins bien transmise, mais elle serait aussi atténuée par le cerveau.
- Les opioïdes ont aussi un effet anxiolytique et sédatif manifeste. Autrefois, les opioïdes étaient utilisés pour calmer certaines formes d'anxiété et les troubles anxieux invalidants. Mais ce n'est plus le cas de nos jours, vu que les psychiatres disposent de médicaments bien plus sûrs, au potentiel addictif plus faible, avec des effets secondaires moins dangereux.
- Ils ont aussi un effet euphorisant, recherché par les toxicomanes. L'origine de cet effet n'est pas très bien connue.
- Ils entrainent aussi un effet d'accoutumance, à savoir qu'il faut sans cesse augmenter les doses pour obtenir le même effet. D'où un effet addictif puissant qui explique que les opioïdes naturels ou synthétiques soient des drogues d'abus.
- Les opioïdes agissent sur le centre respiratoire, en réduisant le rythme respiratoire. Ce qui entraine une dépression respiratoire mortelle lors d'overdoses.
- Enfin, les opioïdes agissent sur le système nerveux entérique (le système nerveux du système digestif) en réduisant son activité spontanée. Le résultat est un ralentissement de la motricité digestive et une réduction des sécrétions digestives. L'effet final est une constipation chez les sujets sains et une réduction des diarrhées chez le patient diarrhéique. D'ailleurs, certains anti-diarrhéiques sont des opioïdes particuliers, qui n'entrent pas dans le cerveau (ils ne traversent pas la barrière hémato-encéphalique). Un exemple est l'Immodium/Lopéramide, qui est un opioïde a action périphérique pure.
- Leur effet sur les vomissements est manifeste à des doses assez fortes et provient d'une stimulation du centre du vomissement dans le tronc cérébral, ainsi que de leur effet sur la motricité digestive mentionné juste au-dessus.
| Mu | Delta | Kappa |
|---|---|---|
| ||
| ||
| ||
|
| |
| Contraction des pupilles (myosis) | Dilatation des pupilles (mydriase) | Contraction des pupilles (myosis) |
La tolérance aux opioïdes provient d'un phénomène de downregulation, qui entraine une réduction du nombre de récepteurs suite à une exposition chronique de neurotransmetteurs. Les récepteurs, régulièrement saturés par leur neurotransmetteur, quittent la membrane par endocytose avant d'être dégradés par les lysosomes du neurone. De plus, les récepteurs conservés à la surface du neurone se désensibilisent et deviennent de moins en moins sensibles au neurotransmetteur. Ce comportement n'est pas exclusif aux récepteurs opioïdes, mais s'observe chez nombre de récepteurs aux protéines G et sur quelques autres. La conséquence est qu'il faut une dose croissante d’opioïdes pour conserver la même activation et compenser la baisse du nombre de récepteurs. Les opioïdes endogènes, vus au chapitre précédent, ont un potentiel addictif très faible car ils sont dégradés très rapidement, en quelques minutes (ce qui n'est pas le cas des autres opioïdes).
Les récepteurs cannabinoïdes
[modifier | modifier le wikicode]
Dans le chapitre sur les neurotransmetteurs, nous avons vu que le cerveau produisait des substances qui ressemblent chimiquement aux molécules du cannabis (au THC et au cannabidiol, pour être précis). Ces neurotransmetteurs sont appelés des endocannabinoïdes. Ils agissent des récepteurs dédiés, localisés dans le cerveau, le foie, les cellules immunitaires, et quelques autres tissus. C'est grâce à ces récepteurs que le principe actif du cannabis influence le comportement et la perception. L'ensemble des récepteurs, des endocannabinoïdes et des enzymes de fabrication/dégradation des endocannabinoïdes, est regroupé dans ce qu'on appelle le système endocannabinoïde.
Les récepteurs CB1 et CB2
[modifier | modifier le wikicode]
Les scientifiques ont identifié deux récepteurs liés aux protéines G, qu'ils ont nommé récepteurs CB1 et CB2. Les deux sont presque identiques, avec une identité de près de 50% en termes d'acides aminés. Au niveau structural, les différences sont limitées : le récepteur CB1 est plus long, une de ses boucles est un peu plus grande, rien de plus. Chaque récepteur est codé par un unique gène, ceux-ci portant les doux noms de CNR1 (pour le récepteur CB1) et CNR2 (pour le récepteur CB2).
Les récepteurs CB1 et CB2 sont des récepteurs associés aux protéines G, ce qui signifie qu'ils agissent par un système de second messager assez complexe. Sans rentrer dans les détails, leur activation agit sur de nombreux canaux ioniques, principalement des canaux ioniques au Calcium et au Potassium. L'activation des récepteurs CB1 réduit l'entrée de Calcium dans les neurones, alors qu'elle augmente l'entrée du Potassium. De plus, l'action de ces récepteurs inhibe l'enzyme adenylyl cyclase et active l'enzyme nommée Mitogen-Activated Protein (MAP) kinase. Le tout altère l'émission des neurotransmetteurs par les neurones présynaptiques. L'émission du glutamate et du GABA serait la plus altérée, devant l'émission des monoamines. Pour résumer, les cannabinoïdes auraient un effet inhibiteur sur les neurones présynaptiques.
Le CB1 est localisé surtout dans le cerveau et le foie, alors que le récepteur CB2 est localisé dans le reste du corps. Le récepteur CB1 est exprimé dans le cerveau, alors que CB2 est surtout présent dans le système immunitaire. Précisons que les récepteurs CB2 sont exprimés par les cellules immunitaires cérébrales, la microglie. Mais force est de constater que le récepteur CB2 n'est pas exprimé par les neurones, sauf en quelques endroits assez localisés où on en trouve de faibles concentrations. Le récepteur CB1 est, quant à lui, exprimé dans de nombreuses régions du cerveau. Il est répartit dans tous le cerveau, avec une surexpression dans le cervelet, mais est absent du thalamus. Sa concentration est maximale dans le cervelet, comme le montre l'image ci-dessous.
Les cannabinoïdes n'ont pas le même profil d'action : certains agissent sur les deux types de récepteurs, d'autres seulement sur le CB1 et d'autres principalement sur le CB2. Compte tenu de la localisation des récepteurs CB1 et CB2, les molécules qui agissent sur le récepteur CB1 ont des effets neurologiques et psychiatriques assez marqués, alors que ceux qui agissent seulement sur les récepteurs CB2 n'ont pas de tels effets. L'action précise de ces molécules sur le système nerveux est encore mal connue, mais on suppose qu'elles diminuent l'activité de nombreuses synapses. Elles seraient impliquées dans la mémoire et la motricité, l'anxiété et la peur, ainsi que dans d'autres fonctions psychiatriques. Mais force est de constater que l'on ne sait pas grand-chose à leur sujet. Les chercheurs supposent qu'une activation régulière de ces récepteurs par le cannabis cause des modifications dans la traduction de l'ADN en protéines, pouvant déclencher des schizophrénies chez des personnes génétiquement prédisposées. Mais si ce mécanisme n'est pas encore validé, l'influence du cannabis sur le déclenchement de troubles schizophréniques est aujourd’hui parfaitement établie.
D'autres récepteurs aux cannabinoïdes ?
[modifier | modifier le wikicode]Il est possible que d'autres récepteurs cannabinoïdes existent, mais ils ne sont pas encore connus pour le moment. Quelques expériences sur des souris laissent en effet penser que le cannabis peut avoir un effet sur des souris où les récepteurs CB1 et CB2 sont inexistants. Grâce à des manipulations génétiques, il est possible de priver des souris de tout gène codant les récepteurs CB1 et CB2. Mais ces souris knock-out réagissent encore aux cannabinoïdes, malgré l'absence de tout récepteur identifié. La seule explication est que d'autres récepteurs endo-cannabinoïdes existent dans le cerveau, du moins chez les souris, mais qu'on ne les a pas encore découverts. Reste que ces études restent à confirmer et ne sont encore que des études préliminaires.
Quelques études semblent indiquer que le récepteur TRPV1 serait sensible à certains cannabinoïdes. Ce récepteur est connu pour son implication dans le toucher et plus précisément dans la sensation de chaleur et dans la douleur. Le récepteur TRVP1 s'active quand il est soumis à une température de plus de 44°C, ou quand on le soumet à un stimulus douloureux. Mais on ne le trouve pas que dans la peau, bien que ce soit là sa localisation principale, mais il est aussi présent dans le cerveau et la moelle épinière. D'autres récepteurs seraient liés aux endocannabinoïdes, comme les récepteurs orphelins GPR18, GPR55 et GPR119.
Les récepteurs aux mélanocortines
[modifier | modifier le wikicode]Pour rappel, les mélanocortines sont des neuropeptides/hormones impliquées dans la réponse au stress, la régulation de l'appétit et quelques autres fonctions physiologiques. Elles sont synthétisées par clivage de la POMC (Pro-opiomélanocortine), avant d'être sécrétées par l'hypophyse. Elles sont au nombre de quatre : l'ACTH et les trois formes de l'hormone mélanotrope (alpha-, bêta- et gamma-MSH). Elles agissent sur des récepteurs spécialisés : les récepteurs aux mélanocortines.
Les différents types de récepteurs aux mélanocortines
[modifier | modifier le wikicode]Il existe cinq de ces récepteurs aux mélanocortines, qui sont nommés MCR1, MCR2, MCR3, MCR4 et MCR5. Ce sont tous des récepteurs aux protéines G.
Le récepteur MCR1 n'est pas exprimé par les neurones, mais par les cellules gliales, ainsi que dans les cellules immunitaires et quelques cellules de la peau (les mélanocytes). Il joue un rôle dans le système immunitaire et la pigmentation de la peau, mais n'a apparemment pas de rôle neurologique.
Le récepteur MCR2 est sensible uniquement à l'ACTH, et est exprimé uniquement dans l'hypophyse, l'hypothalamus et les glandes surrénales. Il joue un rôle dans la régulation de la réponse au stress, que nous verrons dans le chapitre sur le système nerveux neuroendocrine.
Les trois autres récepteurs sont présents dans le cerveau et jouent un rôle dans l'appétit et la régulation de la faim. Des dysfonctionnements de ces récepteurs sont impliqués dans des formes d'obésité morbide. Ils auraient aussi d'autres rôles neurologiques, au niveau de l'humeur et de la perception de la douleur, mais rien de bien certain à l'heure actuelle.
La sensibilité des récepteurs aux mélanocortines
[modifier | modifier le wikicode]Les agonistes des récepteurs MCR entrainent une réduction de l'appétit, alors que les antagonistes l'augmentent. Les mélanocortines sont les agonistes principaux de ces récepteurs. Le récepteur MCR1 est surtout sensible à l'alpha-MSH, le MCR2 est sensible seulement à l'ACTH, les autres sont sensibles à toutes les mélanocortines. Il existe deux antagonistes pour les récepteurs aux mélanocortines : l' agouti related peptid et l' agouti signaling peptid.

L' agouti related peptid est un antagoniste des récepteurs MCR, notamment des récepteurs MCR3 et MCR4. Il est synthétisé dans l'hypothalamus dans certains neurones bien précis (les neurones du noyau arqué, dans la portion ventromédiane). La synthèse est réalisée par la transcription d'un unique gène, qui code pour toute la protéine. Son action induit une augmentation de l'appétit. À ce propos, son action est inhibée par la leptine, une hormone produite quand les cellules adipeuses (qui stockent la graisse) sont remplies. Elle est, de plus, favorisée par la ghréline, une hormone qui favorise la faim.
Les récepteurs MCR sont sensibles à diverses mélanocortines. Les sensibilités de chaque type de récepteur sont indiquées dans le tableau ci-dessous.
| Récepteur | MCR1 | MCR2 | MCR3 | MCR4 | MCR5 |
|---|---|---|---|---|---|
| Agonistes | |||||
| ACTH | ++ | + | ++ | ||
| alpha-MSH | + | + | ++ | + | |
| bêta-MSH | + | ||||
| gamma-MSH | ++ | ||||
| Antagonistes | |||||
| Agouti signaling peptid | + | + | |||
| Agouti-related peptid | + | + | |||
Les maladies liées aux récepteurs synaptiques
[modifier | modifier le wikicode]Le fonctionnement du cerveau est très influencé par le bon fonctionnement des récepteurs synaptiques. Si ces récepteurs viennent à manquer, s'il y en a en trop, s'ils ne fonctionne pas normalement, alors le cerveau dysfonctionne et cela entraine l'apparition de maladie très spécifiques. Les maladies liées à des dysfonctionnements des récepteurs synaptiques sont assez rares. Leur symptomatologie dépend du récepteur touché : le résultat n'est pas le même si ce sont les récepteurs NMDA qui dysfonctionne, que quand ce sont les récepteurs à la dopamine qui lâchent. De rares maladies impliquent la perte de certains récepteurs synaptiques bien identifiés, comme c'est le cas pour l'encéphalite à anticorps aux récepteurs NMDA dont nous parlerons plus bas. Mais on suppose qu'il y a des dysfonctionnements de récepteurs synaptiques dans certaines maladies psychiatriques, comme la schizophrénie, la dépression et quelques autres, sans que cela soit certain.
Les maladies qui touchent les récepteurs synaptique peuvent avoir deux origines principales : soit un défaut génétique qui fait que le récepteur marche mal, soit une maladie auto-immune où le corps produits des anticorps qui attaquent certains récepteurs synaptiques. Ces anticorps peuvent toucher les récepteurs NMDA, nicotiniques, etc. Ces maladies se traduisent par des symptômes moteurs, sensoriels, neuropsychiatriques, parfois de l'épilepsie, etc. Le traitement est alors celui de toute maladie auto-immune : des anti-inflammatoires, généralement des corticostéroïdes, ou des anticorps monoclonaux. On ajoute aussi des traitements neurologiques, généralement symptomatologiques, comme des anti-épileptiques.
La myasthénie grave : aperçu
[modifier | modifier le wikicode]La plus connue d'entre elles est la myasthénie (myasthenia gravis), dont nous parlerons dans le chapitre sur la jonction neuro-musculaire. Elle se caractérise par une disparition des récepteurs synaptiques à l'acétylcholine, mais seulement en-dehors du cerveau. Les anticorps attaquent les récepteurs à l'acétylcholine présents au niveau des muscles, ce qui fait que l'observe une perte de force musculaire assez spécifique, qui se manifeste après un effort. Mais nous devons parler en détail de ce qu'est la jonction neuromusculaire pour en dire plus, ce qui sera fait dans le chapitre dédié.
L'encéphalite à anticorps anti-récepteur NMDA
[modifier | modifier le wikicode]L'encéphalite à anticorps anti-récepteur NMDA est une maladie auto-immune où le corps attaque les récepteurs synaptiques NMDA du glutamate. Le corps produit des anticorps qui attaquent les récepteurs NMDA, qui disparaissent progressivement du cerveau. Les anticorps font disparaitre les récepteurs à l'intérieur du neurone (ils sont internalisés, down--régulés), mais ils agissent aussi comme des antagonistes du récepteur. Le résultat est que les récepteurs NMDA ne fonctionnent plus ou disparaissent. Le résultat est une apparition de symptômes neuropsychiatriques, d'abord des symptômes psychiatriques et cognitifs, parfois moteurs, suivis par un dysfonctionnement du système nerveux végétatif. Mais l'inflammation qui en découle ne tue pas les neurones, elle fait juste dysfonctionner les récepteurs, et cela se voit dans l’imagerie cérébrale qui est totalement normale.
Elle se présente tout d'abord par un prodrome qui ressemble à une grippe ou un rhume, qui a lieu quelques semaines ou mois avant le début de la maladie. Mais quelques mois plus tard, des manifestations neuropsychiatriques diverses commencent à apparaitre. Les symptômes sont très variés, mais les principaux sont des changements de comportement, qui peuvent ressembler à des maladies psychiatriques. Le patient peut montrer des symptômes comme une psychose, des hallucinations, de la paranoïa, des délires, de l'agressivité, de l'impulsivité. Ce qui explique que la maladie est souvent confondue avec un trouble psychotique ou une schizophrénie. Des troubles cognitifs se manifestent souvent, mais ils sont peu évidents pour l’œil non-averti et sont parfois cachés par les manifestations psychiatriques. Le patient peut être atteint de troubles de l'attention, de la réflexion, de troubles de la mémoire, parfois des troubles de la parole et du langage (aphasie, mutisme). Parfois, on observe des signes moteurs caractéristiques, qui permettent de distinguer la maladie d'une simple psychose : mouvements anormaux de la bouche et des lèvres, mouvements de pédalage avec les jambes, mouvements de pianotage avec les mains et les doigts, etc. Des crises épileptiques sont parfois observées.
Après quelques années ou mois, la maladie évolue et des manifestations végétatives apparaissent. Le système nerveux en charge des fonctions corporelles (le système nerveux autonome) dysfonctionne alors et on observe des symptômes cardiovasculaires et d'autres symptômes divers : troubles de la régulation de la température corporelle, de la température corporelle, de la fréquence cardiaque, de la respiration, de la transpiration, etc. Des troubles moteurs graves apparaissent et des paralysies se manifestent parfois. Le patient peut perdre conscience, tomber dans le coma, finir dans un état végétatif. Le patient termine généralement en soins intensifs, en réanimation.
Dans de nombreux cas, cette encéphalite est associée à un cancer de l'ovaire, précisément un tératome ovarien. Il se trouve que de tels cancers favorisent l'apparition d'anticorps anti-NMDA, qui se multiplient et attaquent ensuite le cerveau. Mais de nombreux cas ne sont associés à aucune tumeur. Le traitement est immunosuppresseur.













